por Denis Rancourt, Ph.D

Se han realizado extensos estudios de ensayos controlados aleatorios (randomized controlled trial, RCT) y revisiones de metanálisis de estudios RCT, que muestran que las mascarillas y los respiradores no funcionan para prevenir enfermedades respiratorias similares a la influenza o enfermedades respiratorias que se cree que se transmiten por gotitas, aerosoles y partículas.
La física y la biología de los siguientes estudios demuestran la falta de eficiencia de estos métodos. Sería una paradoja que las mascarillas y los respiradores funcionaran, dado lo que sabemos sobre las enfermedades respiratorias virales: la principal vía de transmisión son las partículas de aerosol de tiempo de residencia prolongado (<2,5 μm), que son demasiado pequeñas para ser bloqueadas, y la mínima dosis infecciosa es menor que una partícula de aerosol.
El presente artículo sobre las máscaras ilustra el grado en que los gobiernos, los medios de comunicación y los propagandistas institucionales pueden decidir operar en un vacío científico o seleccionar sólo la ciencia incompleta que sirva a sus intereses. Tal imprudencia también es ciertamente el caso del actual bloqueo global de más de mil millones de personas, un experimento sin precedentes en la historia médica y política.
Revisión de la literatura médica
Estos estudios clave de la literatura científica que establece que el uso de mascarillas quirúrgicas y respiradores (por ejemplo, “N95”) no reduce el riesgo de contraer una enfermedad verificada:
1
Jacobs, JL y col. (2009) “Uso de mascarillas quirúrgicas para reducir la incidencia del resfriado común entre los trabajadores de la salud en Japón: un ensayo controlado aleatorio”, American Journal of Infection Control , Volumen 37, Número 5, 417 – 419. https://www.ncbi.nlm.nih.gov/pubmed/19216002
Los trabajadores de la salud (PS) con máscara N95 tenían significativamente más probabilidades de experimentar dolores de cabeza. No se demostró que el uso de mascarillas faciales en trabajadores sanitarios proporcione beneficios en términos de síntomas de resfriado o resfriados.
2
Cowling, B. et al. (2010) “Máscaras faciales para prevenir la transmisión del virus de la influenza: una revisión sistemática”, Epidemiología e infección , 138 (4), 449-456. https://www.cambridge.org/core/journals/epidemiology-and-infection/article/face-masks-to-prevent-transmission-of-influenza-virus-a-systematic- review / 64D368496EBDE0AFCC6639CCC9D8BC05
Ninguno de los estudios revisados mostró un beneficio de usar una máscara, ya sea en el personal sanitario o en los miembros de la comunidad en los hogares (H). Véanse las Tablas resumidas 1 y 2 incluidas.
3
bin-Reza y col. (2012) “El uso de mascarillas y respiradores para prevenir la transmisión de la influenza: una revisión sistemática de la evidencia científica”, Influenza y otros virus respiratorios 6 (4), 257–267. https://onlinelibrary.wiley.com/doi/epdf/10.1111/j.1750-2659.2011.00307.x
“Había 17 estudios elegibles. … Ninguno de los estudios estableció una relación concluyente entre el uso de mascarillas / respiradores y la protección contra la infección por influenza ”.
4
Smith, JD y col. (2016) “Eficacia de los respiradores N95 frente a las mascarillas quirúrgicas para proteger a los trabajadores de la salud de las infecciones respiratorias agudas: una revisión sistemática y un metanálisis”, CMAJ, marzo de 2016 https://www.cmaj.ca/content/188/8/567
“Identificamos seis estudios clínicos…. En el metanálisis de los estudios clínicos, no encontramos diferencias significativas entre los respiradores N95 y las mascarillas quirúrgicas en el riesgo asociado de (a) infección respiratoria confirmada por laboratorio, (b) enfermedad similar a la influenza o (c) lugar de trabajo informado absentismo.»
5
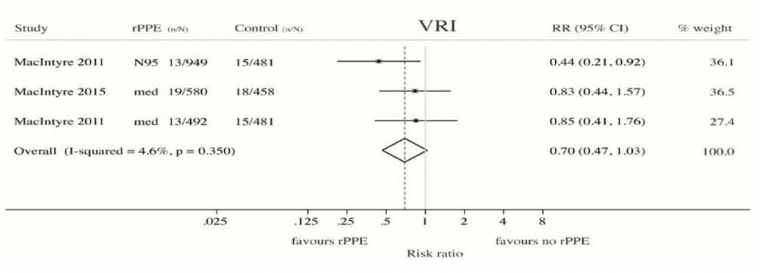
Offeddu, V. et al. (2017) “Eficacia de las mascarillas y los respiradores contra las infecciones respiratorias en los trabajadores de la salud: una revisión sistemática y un metanálisis”, Clinical Infectious Diseases , Volumen 65, Número 11, 1 de diciembre de 2017, Páginas 1934–1942, https: // académico. oup.com/cid/article/65/11/1934/4068747
“La evaluación autoinformada de los resultados clínicos era propensa al sesgo. La evidencia de un efecto protector de máscaras o respiradores contra la infección respiratoria verificada (IRV) no fue estadísticamente significativa ”; según la Fig.2c en el mismo:
6
Radonovich, LJ y col. (2019) “Respiradores N95 frente a máscaras médicas para prevenir la influenza entre el personal de atención médica: un ensayo clínico aleatorizado”, JAMA . 2019; 322 (9): 824–833. https://jamanetwork.com/journals/jama/fullarticle/2749214
“Entre 2862 participantes asignados al azar, 2371 completaron el estudio y representaron 5180 temporadas de TS. … Entre el personal de atención médica para pacientes ambulatorios, los respiradores N95 frente a las máscaras médicas que usaban los participantes en este ensayo no dieron como resultado una diferencia significativa en la incidencia de influenza confirmada por laboratorio «.
7
Long, Y. et al. (2020) “Eficacia de los respiradores N95 frente a las mascarillas quirúrgicas contra la influenza: una revisión sistemática y un metanálisis”, J Evid Based Med. 2020; 1- 9. https://onlinelibrary.wiley.com/doi/epdf/10.1111/jebm.12381
“Se incluyeron un total de seis ECA con 9.171 participantes. No hubo diferencias estadísticamente significativas en la prevención de la influenza confirmada por laboratorio, infecciones virales respiratorias confirmadas por laboratorio, infección respiratoria confirmada por laboratorio y enfermedades similares a la influenza utilizando respiradores N95 y mascarillas quirúrgicas. El metanálisis indicó un efecto protector de los respiradores N95 contra la colonización bacteriana confirmada por laboratorio (RR = 0,58, IC del 95%: 0,43-0,78). El uso de respiradores N95 en comparación con las mascarillas quirúrgicas no está asociado con un menor riesgo de influenza confirmada por laboratorio «.
Conclusión:
Ningún estudios de ensayos controlados aleatorios (randomized controlled trial, RCT) con resultado verificado muestra un beneficio para el personal sanitario o los miembros de la comunidad en los hogares al usar una mascarilla o respirador. No existe tal estudio. No hay excepciones. Del mismo modo, no existe ningún estudio que muestre un beneficio de una política amplia para usar máscaras en público (más sobre esto a continuación).
Además, si hubiera algún beneficio de usar una máscara, debido al poder de bloqueo contra las gotas y las partículas de aerosol, entonces debería haber más beneficio de usar un respirador (N95) en comparación con una máscara quirúrgica, pero varios metanálisis grandes, y todos los RTC, demuestran que no existe tal beneficio relativo.
Las mascarillas y los respiradores no funcionan.
Principio de precaución dado vuelta con máscaras
A la luz de la investigación médica, no se explica por qué las autoridades de salud pública son consistentemente inflexibles y no consideran el resultado de estos estudios, ya que el daño psicológico, económico y ambiental distribuido de la recomendación de usar mascarillas es significativo, sin mencionar el daño potencial desconocido de la concentración y distribución de patógenos sobre y desde las mascarillas usadas.
En este caso, las autoridades públicas ignoran el principio de precaución (ver más abajo).
Física y biología de las enfermedades respiratorias virales y por qué las máscaras no funcionan
Para comprender por qué las máscaras no pueden funcionar, debemos revisar el conocimiento establecido sobre:
- las enfermedades respiratorias virales,
- el mecanismo de variación estacional del exceso de muertes por neumonía e influenza,
- el mecanismo de aerosol de la transmisión de enfermedades infecciosas,
- la física y química de los aerosoles y el mecanismo de la llamada dosis mínima infecciosa.
- Además de las pandemias que pueden ocurrir en cualquier momento, en las latitudes templadas existe una carga adicional de mortalidad por enfermedades respiratorias que es estacional y que es causada por virus.
Por ejemplo, consulte la revisión de la influenza de Paules y Subbarao (2017). Esto se sabe desde hace mucho tiempo y el patrón estacional es excesivamente regular. (Enlaces a las referencias de fuentes a los estudios de aquí en adelante se encuentran al final de este artículo).
Por ejemplo, vea la Figura 1 de Viboud (2010), que tiene “Serie de tiempo semanal de la proporción de muertes por neumonía e influenza con respecto a todas las muertes, según la vigilancia de 122 ciudades en los EE. UU. (Línea azul). La línea roja representa la relación de referencia esperada en ausencia de actividad de la influenza ”, aquí:

La estacionalidad del fenómeno no se entendió en gran medida hasta hace una década. Hasta hace poco, se debatía si el patrón surgía principalmente debido a un cambio estacional en la virulencia de los patógenos, o debido a un cambio estacional en la susceptibilidad del huésped (como el aire seco que causaba irritación de los tejidos o la disminución de la luz del día que causaba deficiencia de vitaminas o estrés hormonal). ). Por ejemplo, vea Dowell (2001).
En un estudio histórico, Shaman et al. (2010) mostró que el patrón estacional de mortalidad por enfermedades respiratorias adicionales puede explicarse cuantitativamente sobre la base única de la humedad absoluta y su impacto de control directo en la transmisión de patógenos transportados por el aire.
Lowen y col. (2007) demostraron el fenómeno de la virulencia de virus transmitidos por el aire dependiente de la humedad en la transmisión real de enfermedades entre cobayas y discutieron los posibles mecanismos subyacentes para el efecto de control medido de la humedad.
El mecanismo subyacente es que las partículas o gotitas de aerosol cargadas de patógenos se neutralizan dentro de una vida media que disminuye monótona y significativamente al aumentar la humedad ambiental. Esto se basa en el trabajo fundamental de Harper (1961). Harper demostró experimentalmente que las gotitas portadoras de patógenos virales se inactivaban en tiempos cada vez más cortos, a medida que aumentaba la humedad ambiental.
Harper argumentó que los virus en sí mismos se volvieron inoperantes por la humedad («descomposición viable»), sin embargo, admitió que el efecto podría deberse a la eliminación física mejorada por la humedad o la sedimentación de las gotas («pérdida física»): «Se informó la viabilidad del aerosol en este documento se basan en la relación entre el título de virus y el recuento radiactivo en muestras de suspensión y de nubes, y pueden criticarse por el hecho de que los materiales de prueba y trazadores no eran físicamente idénticos «.
La última («pérdida física») me parece más plausible, ya que la humedad tendría un efecto físico universal de causar el crecimiento y sedimentación de partículas / gotitas, y todos los patógenos virales probados tienen esencialmente la misma «descomposición» impulsada por la humedad. Además, es difícil entender cómo un virión (de todos los tipos de virus) en una gota sería atacado o dañado molecular o estructuralmente por un aumento de la humedad ambiental. Un «virión» es la forma infecciosa completa de un virus fuera de la célula huésped, con un núcleo de ARN o ADN y una cápside. El mecanismo real de tal «desintegración viable» intragotita impulsada por la humedad de un virión no ha sido explicado ni estudiado.
En cualquier caso, la explicación y modelo de Shaman et al. (2010) no depende del mecanismo particular de la desintegración de viriones en aerosoles / gotitas impulsada por la humedad. El modelo de Shaman demostrado cuantitativamente de epidemiología viral regional estacional es válido para cualquier mecanismo (o combinación de mecanismos), ya sea «descomposición viable» o «pérdida física».
El gran avance logrado por Shaman et al. no es simplemente un punto académico. Más bien, tiene profundas implicaciones en las políticas de salud, que se han ignorado o pasado por alto por completo en la actual pandemia de coronavirus.
En particular, el trabajo de Shaman implica necesariamente que, en lugar de ser un número fijo (que depende únicamente de la estructura espacio-temporal de las interacciones sociales en una población completamente susceptible y de la cepa viral), el número de reproducción básico de la epidemia (R0) es altamente o predominantemente dependiente de la humedad absoluta del ambiente.
Para obtener una definición de R0, consulte HealthKnowlege-UK (2020): R0 es «el número medio de infecciones secundarias producidas por un caso típico de infección en una población en la que todo el mundo es susceptible». Se dice que el R0 promedio para la influenza es 1,28 (1,19-1,37); ver la revisión completa de Biggerstaff et al. (2014).
De hecho, Shaman et al. mostró que debe entenderse que R0 varía estacionalmente entre valores de verano húmedo apenas mayores que “1” y valores de invierno seco típicamente tan grandes como “4” (por ejemplo, vea su Tabla 2). En otras palabras, las enfermedades respiratorias virales infecciosas estacionales que azotan las latitudes templadas cada año pasan de ser intrínsecamente levemente contagiosas a virulentamente contagiosas, debido simplemente al modo biofísico de transmisión controlado por la humedad atmosférica, independientemente de cualquier otra consideración.
Por lo tanto, todo el modelado matemático epidemiológico de los beneficios de las políticas mediadoras (como el distanciamiento social), que asume valores R0 independientes de la humedad, tiene una gran probabilidad de ser de poco valor, solo sobre esta base. Para estudios sobre modelado y efectos de mediación sobre el número de reproducción efectiva, consulte Coburn (2009) y Tracht (2010).
Segunda ola impulsada por la sequedad del aire
En pocas palabras, la «segunda ola» de una epidemia no es una consecuencia del pecado humano con respecto al uso de máscaras y el apretón de manos. Más bien, la «segunda ola» es una consecuencia ineludible de un aumento múltiple de la contagio de enfermedades impulsado por la sequedad del aire, en una población que aún no ha alcanzado la inmunidad.
Si mi punto de vista del mecanismo es correcto (es decir, «pérdida física»), entonces el trabajo de Shaman implica necesariamente que la alta transmisibilidad impulsada por la sequedad (R0 grande) surge de pequeñas partículas de aerosol suspendidas fluidamente en el aire; a diferencia de las gotas grandes que se eliminan rápidamente del aire por gravedad.
Estas pequeñas partículas de aerosol suspendidas en forma fluida en el aire, de origen biológico, son de todas las variedades y están en todas partes, incluso hasta el tamaño de los viriones (Despres, 2012). No es del todo improbable que los virus puedan transportarse físicamente a distancias intercontinentales (por ejemplo, Hammond, 1989).
Más concretamente, se ha demostrado que existen concentraciones de virus en el aire en interiores (en guarderías, centros de salud y aviones a bordo) principalmente como partículas de aerosol de diámetros inferiores a 2,5 μm, como en el trabajo de Yang et al. . (2011):
“La mitad de las 16 muestras fueron positivas y sus concentraciones totales de virus -3 oscilaron entre 5800 y 37 000 copias del genoma m. En promedio, el 64 por ciento de las copias del genoma viral se asociaron con partículas finas de menos de 2,5 μm, que pueden permanecer suspendidas durante horas. El modelado de las concentraciones de virus en interiores sugirió una fuerza de la fuente de 1,6 ± 1,2 × 105 copias del genoma m − 3 aire h − 1 y un flujo de deposición sobre superficies de 13 ± 7 copias del genoma m − 2 h − 1 por movimiento browniano. Durante una hora, se calculó que la dosis de inhalación era de 30 ± 18 dosis infecciosas de cultivo tisular medio (DICT50), adecuada para inducir la infección. Estos resultados brindan apoyo cuantitativo a la idea de que la ruta del aerosol podría ser un modo importante de transmisión de la influenza «.
Estas partículas pequeñas (<2,5 μm) forman parte de la fluidez del aire, no están sujetas a sedimentación gravitacional y no serían detenidas por un impacto inercial de largo alcance. Esto significa que el más mínimo (incluso momentáneo) desajuste facial de una máscara o respirador hace que la norma de filtrado de diseño de la máscara o respirador sea completamente irrelevante. En cualquier caso, el propio material de filtración de N95 (tamaño medio de poro ~ 0,3-0,5 μm) no bloquea la penetración del virión, por no mencionar las máscaras quirúrgicas. Por ejemplo, ver Balazy et al. (2006).
Sin embargo, la eficacia de la detención de la mascarilla y la inhalación del huésped son solo la mitad de la ecuación, porque también debe considerarse la dosis infecciosa mínima (MID). Por ejemplo, si una gran cantidad de partículas cargadas de patógenos deben ser entregadas al pulmón dentro de un cierto tiempo para que la enfermedad se asiente, entonces el bloqueo parcial con cualquier máscara o paño puede ser suficiente para marcar una diferencia significativa.
Por otro lado, si la MID es ampliamente superada por los viriones transportados en una sola partícula de aerosol capaz de evadir la captura de la máscara, entonces la máscara no tiene utilidad práctica, que es el caso.
Yezli y Otter (2011), en su revisión del MID, señalan características relevantes:
- La mayoría de los virus respiratorios son tan infecciosos en los seres humanos como en el cultivo de tejidos y tienen una sensibilidad de laboratorio óptima
- Se cree que un solo virión puede ser suficiente para inducir una enfermedad en el huésped.
- Se ha encontrado que la MID de probabilidad del 50 por ciento («TCID50») está en el rango de 100 a 1000 viriones
- Por lo general, hay viriones de 10 a 3ra potencia – 10 a 7ma potencia por gota de gripe aerolizada con un diámetro de 1 μm a 10 μm
- El MID de probabilidad del 50 por ciento cabe fácilmente en una sola (una) gota aerolizada
- Para más información:
- Haas (1993) proporciona una descripción clásica de la evaluación dosis-respuesta.
- Zwart y col. (2009) proporcionó la primera prueba de laboratorio, en un sistema virus-insecto, de que la acción de un solo virión puede ser suficiente para causar una enfermedad.
- Baccam y col. (2006) calcularon a partir de datos empíricos que, con la influenza A en humanos, “estimamos que después de un retraso de ~ 6 h, las células infectadas comienzan a producir el virus de la influenza y continúan haciéndolo durante ~ 5 h. La vida media de las células infectadas es de aproximadamente 11 hy la vida media del virus infeccioso libre es de aproximadamente 3 h. Calculamos el número reproductivo básico [en el cuerpo], R0, que indicó que una sola célula infectada podría producir ~ 22 nuevas infecciones productivas «.
- Brooke y col. (2013) mostró que, contrariamente a los supuestos de modelos anteriores, aunque no todas las células infectadas con influenza A en el cuerpo humano producen progenie infecciosa (viriones), no obstante, el 90 por ciento de las células infectadas se ven significativamente afectadas, en lugar de simplemente sobrevivir ilesas.
Todo esto para decir que: si algo pasa (y siempre pasa, independientemente de la máscara), entonces vas a estar infectado. Es imposible que las máscaras funcionen. Por lo tanto, no es sorprendente que ningún estudio libre de prejuicios haya encontrado alguna vez un beneficio de usar una máscara o respirador en esta aplicación.
Por lo tanto, los estudios que muestran un poder de detención parcial de las máscaras, o que muestran que las máscaras pueden capturar muchas gotas grandes producidas por un usuario de máscara que estornuda o tose, a la luz de las características del problema descritas anteriormente, son irrelevantes. Por ejemplo, estudios como estos: Leung (2020), Davies (2013), Lai (2012) y Sande (2008).
Por qué nunca puede haber una prueba empírica de una
política de uso de máscaras en todo el país Como se mencionó anteriormente, no existe ningún estudio que muestre un beneficio de una política amplia para usar máscaras en público. Hay una buena razón para esto. Sería imposible obtener resultados inequívocos y sin sesgos [porque]:
- Cualquier beneficio del uso de máscaras tendría que ser un efecto pequeño, ya que no se detectaría en experimentos controlados, que se verían inundados por los efectos más grandes, en particular el gran efecto del cambio de humedad atmosférica.
- Se desconocerían los hábitos de cumplimiento y ajuste de la mascarilla.
- El uso de mascarillas está asociado (correlacionado) con varios otros comportamientos de salud; ver Wada (2012).
- Los resultados no serían transferibles debido a los diferentes hábitos culturales.
- El cumplimiento se logra mediante el miedo, y las personas pueden habituarse a la propaganda basada en el miedo y pueden tener respuestas básicas dispares.
- El seguimiento y la medición del cumplimiento son casi imposibles y están sujetos a grandes errores.
- La autoevaluación (como en las encuestas) es notoriamente sesgada, porque los individuos tienen la creencia egoísta de que sus esfuerzos son útiles.
- La progresión de la epidemia no se verifica con pruebas confiables en grandes muestras de población y generalmente se basa en visitas o ingresos hospitalarios no representativos.
- Varios patógenos diferentes (virus y cepas de virus) que causan enfermedades respiratorias generalmente actúan juntos, en la misma población y / o en individuos, y no se resuelven, aunque tienen características epidemiológicas diferentes.
Aspectos desconocidos del uso de máscaras
Muchos daños potenciales pueden surgir de las políticas públicas generales para usar máscaras, y surgen las siguientes preguntas sin respuesta:
- ¿Las máscaras usadas y cargadas se convierten en fuentes de transmisión mejorada, para el usuario y para los demás?
- ¿Se convierten las máscaras en recolectores y retenedores de patógenos que, de otro modo, el usuario de la máscara evitaría al respirar sin máscara?
- ¿Las gotas grandes capturadas por una máscara son atomizadas o aerolizadas en componentes respirables? ¿Pueden los viriones escapar de una gota que se evapora pegada a la fibra de una máscara?
- ¿Cuáles son los peligros del crecimiento bacteriano en una mascarilla usada y cargada?
- ¿Cómo interactúan las gotas cargadas de patógenos con el polvo ambiental y los aerosoles capturados en la máscara?
- ¿Cuáles son los efectos a largo plazo sobre la salud de los trabajadores sanitarios, como los dolores de cabeza, que surgen de la dificultad para respirar?
- ¿Hay consecuencias sociales negativas para una sociedad enmascarada?
- ¿Hay consecuencias psicológicas negativas por usar una máscara, como una modificación del comportamiento basada en el miedo?
- ¿Cuáles son las consecuencias medioambientales de la fabricación y eliminación de máscaras?
- ¿Las mascarillas desprenden fibras o sustancias que son dañinas cuando se inhalan?
Conclusión
Al hacer recomendaciones y políticas sobre el uso de máscaras para el público en general, o al aprobar expresamente la práctica, los gobiernos han ignorado la evidencia científica y han hecho lo contrario de seguir el principio de precaución.
En ausencia de conocimiento, los gobiernos no deberían formular políticas que tengan un potencial hipotético de causar daño. El gobierno tiene una barrera de responsabilidad antes de que instigue una amplia intervención de ingeniería social o permita que las corporaciones exploten los sentimientos basados en el miedo.
Además, las personas deben saber que no se conoce ningún beneficio derivado del uso de una máscara en una epidemia de enfermedades respiratorias virales y que los estudios científicos han demostrado que cualquier beneficio debe ser residualmente pequeño, en comparación con otros factores determinantes.
De lo contrario, ¿qué sentido tiene la ciencia financiada con fondos públicos?
El presente artículo sobre las máscaras ilustra el grado en que los gobiernos, los medios de comunicación y los propagandistas institucionales pueden decidir operar en un vacío científico o seleccionar sólo la ciencia incompleta que sirva a sus intereses. Tal imprudencia también es ciertamente el caso del actual bloqueo global de más de mil millones de personas, un experimento sin precedentes en la historia médica y política.
Denis G. Rancourt es investigador de la Asociación de Libertades Civiles de Ontario (OCLA.ca) y anteriormente fue profesor titular en la Universidad de Ottawa, Canadá. Este artículo se publicó originalmente en la cuenta de Rancourt en ResearchGate.net. A partir del 5 de junio de 2020, los administradores de Rese archgate.net/profile/D_Rancourt eliminaron este documento de su perfil . En el blog ActivistTeacher de Rancourt . blogspot.com , relata la notificación y las respuestas que recibió de ResearchGate.net y afirma: «Esto es una censura de mi trabajo científico como nunca antes había experimentado».
El documento técnico original de abril de 2020 en formato .pdf está disponible aquí ,
ver más:
Notas finales:
Baccam, P. et al. (2006) “Cinética de la infección por el virus de la influenza A en humanos”, Journal of Virology, julio de 2006, 80 (15) 7590-7599; DOI: 10.1128 / JVI.01623-05 https://jvi.asm.org/content/80/15/7590
Balazy y col. (2006) “¿Los respiradores N95 brindan un nivel de protección del 95% contra los virus en el aire y cuán adecuadas son las mascarillas quirúrgicas?”, American Journal of Infection Control , Volumen 34, Número 2, marzo de 2006, páginas 51-57. doi: 10.1016 / j.ajic.2005.08.018 http://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.488.4644&rep=rep1&type=pdf
Biggerstaff, M. y col. (2014) “Estimaciones del número de reproducción de la influenza estacional, pandémica y zoonótica: una revisión sistemática de la literatura”, BMC Infect Dis 14, 480 (2014). https://doi.org/10.1186/1471-2334-14-480
Brooke, CB y col. (2013) “La mayoría de los viriones de la influenza A no expresan al menos una proteína viral esencial”, Journal of Virology, febrero de 2013, 87 (6) 3155-3162; DOI: 10.1128 / JVI.02284-12 https://jvi.asm.org/content/87/6/3155
Coburn, BJ y col. (2009) “Modelado de epidemias y pandemias de influenza: conocimientos sobre el futuro de la gripe porcina (H1N1)”, BMC Med 7, 30. https://doi.org/10.1186/1741-7015-7-30
Davies, A. et al. (2013) «Prueba de la eficacia de las máscaras caseras: ¿Protegerían en una pandemia de influenza?», Preparación para la salud pública y la medicina en casos de desastre , disponible en CJO 2013 doi: 10.1017 / dmp.2013.43 http://journals.cambridge.org/abstract_S1935789313000438
Despres, VR y col. (2012) «Partículas biológicas primarias de aerosol en la atmósfera: una revisión», Tellus B: Meteorología química y física , 64: 1, 15598, DOI: 10.3402 / tellusb.v64i0.15598 https://doi.org/10.3402/tellusb .v64i0.15598
Dowell, SF (2001) “Variación estacional en la susceptibilidad del hospedador y ciclos de ciertas enfermedades infecciosas”, Emerg Infect Dis. 2001; 7 (3): 369–374. doi: 10.3201 / eid0703.010301 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2631809/
Hammond, GW y col. (1989) “Impact of Atmospheric Dispersion and Transport of Viral Aerosols on the Epidemiology of Influenza”, Reviews of Infectious Diseases , Volume 11, Issue 3, May 1989, Pages 494–497, https://doi.org/10.1093/clinids /11.3.494
Haas, CN y col. (1993) «Evaluación de riesgos de virus en el agua potable», Análisis de riesgos , 13: 545-552. doi: 10.1111 / j.1539-6924.1993.tb00013.x https://doi.org/10.1111/j.1539-6924.1993.tb00013.x
HealthKnowlege-UK (2020) “Carta 1a – Epidemiología: Teoría de la epidemia (números de reproducción básicos y efectivos, umbrales epidémicos) y técnicas para el análisis de datos de enfermedades infecciosas (construcción y uso de curvas epidémicas, números de generación, informes excepcionales e identificación de grupos significativos ) ”, HealthKnowledge.org.uk , consultado el 10 de abril de 2020. https://www.healthknowledge.org.uk/public-health-textbook/research-methods/1a- epidemiology / epidemic-theory
Lai, ACK y col. (2012) “Eficacia de las mascarillas para reducir los riesgos de exposición a infecciones transmitidas por el aire entre la población general”, JR Soc. Interfaz . 9938–948 http://doi.org/10.1098/rsif.2011.0537
Leung, NHL y col. (2020) “Expresión de virus respiratorios al exhalar y eficacia de las mascarillas”, Nature Medicine (2020). https://doi.org/10.1038/s41591-020-0843-2
Lowen, AC y col. (2007) “La transmisión del virus de la influenza depende de la humedad y la temperatura relativas”, PLoS Pathog 3 (10): e151. https://doi.org/10.1371/journal.ppat.0030151
Paules, C. y Subbarao, S. (2017) “Influenza”, Lancet , Seminario | Volumen 390, NÚMERO 10095, P697-708, 12 de agosto de 2017. http://dx.doi.org/10.1016/S0140-6736(17)30129-0
Sande, van der, M. et al. (2008) “Las mascarillas faciales profesionales y caseras reducen la exposición a infecciones respiratorias entre la población en general”, PLoS ONE 3 (7): e2618. doi: 10.1371 / journal.pone.0002618 https://doi.org/10.1371/journal.pone.0002618
Shaman, J. y col. (2010) «Humedad absoluta y el inicio estacional de la influenza en los Estados Unidos continentales», PLoS Biol 8 (2): e1000316. https://doi.org/10.1371/journal.pbio.1000316
Tracht, SM y col. (2010) “Modelado matemático de la eficacia de las mascarillas para reducir la propagación de la nueva influenza A (H1N1)”, PLoS ONE 5 (2): e9018. doi: 10.1371 / journal.pone.0009018 https://doi.org/10.1371/journal.pone.0009018
Viboud C. y col. (2010) “Estimaciones preliminares de mortalidad y años de vida perdidos asociados con la pandemia A / H1N1 2009 en los EE. UU. Y comparación con temporadas de influenza pasadas”, PLoS Curr. 2010; 2: RRN1153. Publicado el 20 de marzo de 2010. Doi: 10.1371 / currents.rrn1153 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2843747/
Wada, K. y col. (2012) “El uso de mascarillas en público durante la temporada de influenza puede reflejar otras prácticas de higiene positivas en Japón”, BMC Public Health 12, 1065 (2012). https://doi.org/10.1186/1471-2458-12-1065
Yang, W. y col. (2011) “Concentraciones y distribuciones de tamaño de los virus de influenza A transmitidos por el aire medidos en interiores en un centro de salud, una guardería y en aviones”, Revista de la Royal Society, Interface . Agosto de 2011; 8 (61): 1176-1184. DOI: 10.1098 / rsif.2010.0686. https://royalsocietypublishing.org/doi/10.1098/rsif.2010.0686
Yezli, S., Otter, JA (2011) “Dosis infecciosa mínima de los principales virus respiratorios y entéricos humanos transmitidos a través de los alimentos y el medio ambiente”, Food Environ Virol 3, 1–30. https://doi.org/10.1007/s12560-011-9056-7
Zwart, MP y col. (2009) “Una prueba experimental de la hipótesis de acción independiente en patosistemas virus-insectos”, Proc. R. Soc. B . 2762233–2242 http://doi.org/10.1098/rspb.2009.0064
Masks Don’t Work: A Review of Science Relevant to COVID-19 Social Policy/By Denis Rancourt, Phd https://www.marktaliano.net/masks-dont-work-a-review-of-science-relevant-to-covid-19-social-policy-by-denis-rancourt-phd-11-june-2020/