Dr. Madhava K. Setty MD, Lawrence General Hospital, MA, EE.UU.

Las pruebas masivas de personas que son asintomáticas (que no muestran síntomas) extenderán inevitablemente esta pesadilla pseudo-pandémica por meses adicionales, tal vez incluso años, a medida que los «casos» (falsos positivos) continúan aumentando (falsos positivos es decir un resultado de prueba que identifica incorrectamente la infección cuando no existe). ).
Aunque el público generalmente cree que cada prueba tendrá una cierta cantidad de error inherente, se nos dice que las pruebas COVID-19 ampliamente utilizadas son muy precisas y, por lo tanto, podemos confiar en los informes de «nuevos casos» que se anuncian diariamente desde la mayoría de las principales plataformas de medios masivos.
La realidad ha demostrado que incluso cuando se usa una prueba razonablemente precisa en una población que tiene una baja prevalencia de antecedentes de enfermedad activa, la mayoría de los resultados positivos de esta prueba serán falsos. Examinemos qué se entiende por precisión de una prueba.
La precisión de los números de casos, hospitalizaciones y muertes está en función de la precisión de las pruebas de detección que estamos implementando. Las pruebas inexactas naturalmente conducirán a datos inexactos.
Sensibilidad frente a especificidad: ¿cuál es la diferencia?
La precisión de una prueba se define por dos factores:
- su capacidad para diagnosticar una condición cuando existe y
- su capacidad para descartar una condición cuando no existe.
Una prueba diagnóstica determinada no tiene necesariamente la misma capacidad para confirmar y descartar la afección para la que está diseñada. Por esta razón, la precisión de una prueba se define por su sensibilidad y especificidad.
La sensibilidad y la especificidad tienen definiciones precisas. La sensibilidad de una prueba es la proporción de personas que tienen una enfermedad que la prueba identificará correctamente con un resultado positivo. En otras palabras, si una prueba tiene una sensibilidad del 90 %, arrojará un resultado positivo nueve de cada 10 veces al evaluar a personas con la enfermedad.
La especificidad es la proporción de personas que no tienen la enfermedad que la prueba identificará correctamente con un resultado negativo. Una prueba con una especificidad del 90 % arrojará un resultado negativo nueve de cada 10 veces cuando se evalúa a personas que no tienen la enfermedad.
La métrica que realmente necesitamos mirar: valor predictivo positivo (PPV)
La sensibilidad y la especificidad de una prueba determinada no cambian con la prevalencia de la enfermedad en la población que se somete a la prueba. Sin embargo, la proporción de falsos positivos (personas que no tienen la enfermedad pero dan positivo) aumenta a medida que disminuye la prevalencia de la enfermedad. La prevalencia de una enfermedad cuantifica la proporción de personas en una población que tienen una enfermedad
Aunque inicialmente puede parecer desconcertante, esta es una realidad ineludible con cualquier prueba de diagnóstico que no sea 100% precisa. Esto se demuestra a continuación.
La relación entre el número de personas que realmente tienen la enfermedad (verdaderos positivos) en comparación con el número de personas que dan positivo se define como el valor predictivo positivo (VPP) de la prueba.
Por lo tanto, el VPP de una prueba varía con la verdadera incidencia de la enfermedad en la población que se somete a prueba.
El VPP de una prueba indica la probabilidad de que una persona que da positivo para una enfermedad realmente tenga la enfermedad.
Cuando uno pregunta: “Di positivo por COVID. ¿Cuáles son las posibilidades de que realmente tenga la enfermedad?” El VPP de la prueba es la respuesta que buscan.
¿Qué sucede cuando se implementa una prueba razonablemente precisa en una población que tiene una baja incidencia de enfermedades?
La Administración de Drogas y Alimentos de los Estados Unidos lo describe aquí . El uso de una prueba que tiene una especificidad alta del 98 % en una población en la que 1 de cada 100 tiene la enfermedad (una prevalencia de la enfermedad del 1 %) dará como resultado un VPP del 30 %.
En otras palabras, el 70% de los que den positivo no tendrán la enfermedad. Siete de cada 10 serán falsos positivos.
Ahora examinemos lo que previsiblemente sucederá cuando implementemos 500 millones de pruebas rápidas en una población de personas asintomáticas (que será el caso en la gran mayoría de las circunstancias en escuelas, eventos sociales, universidades, lugares de trabajo, cuando viaje, etc).
Primero debemos estimar cuál es la verdadera prevalencia de COVID-19 activa en la población. Hay varias maneras de hacer esto.
En su estudio de prueba de vacuna publicado en el New England Journal of Medicine, los investigadores de Johnson & Johnson encontraron que de 43.783 participantes, 238 dieron positivo por RT-PCR para infección por SARS-CoV-2 ( Índice suplementario , tabla S3) al momento de la detección. Esto constituye una prevalencia de infección activa de fondo del 0,5%.
Los autores citan la “…incidencia extraordinariamente alta de infección por SARS-CoV-2” en el momento del ensayo como uno de sus puntos fuertes. El ensayo se llevó a cabo durante los meses de primavera y verano de 2020. En los meses siguientes se produjo una mayor prevalencia de infecciones activas de fondo.
Aunque la población de la muestra es pequeña en comparación con la población de los EE. UU. en su conjunto, los datos nacionales también respaldan este número.
En el punto álgido de la pandemia, los Centros para el Control y la Prevención de Enfermedades (CDC) informaron que el promedio móvil de siete días de nuevos casos diarios de COVID-19 era de 250.440 .
Si calculamos que el promedio de casos activos de COVID-19 es de 10 días (la duración recomendada original de la cuarentena después de una prueba positiva), había aproximadamente 2,5 millones de casos activos de COVID-19 por cada 330 millones de personas en la población el 11 de enero de 2021 .
Por lo tanto, la prevalencia máxima de la enfermedad activa fue del 0,75 %. Durante la mayor parte de la pandemia, la prevalencia de la enfermedad fue considerablemente menor.
Una revisión Cochrane de las pruebas rápidas de antígenos promovidas por la administración de Biden establece que la sensibilidad de las pruebas oscila entre el 58 % y el 78 % en personas asintomáticas y sintomáticas, respectivamente. La especificidad también difiere entre los asintomáticos y los sintomáticos (98,9% y 99,5%).
Sin embargo, estos cálculos se basan en pruebas PCR como referencia. Las pruebas de PCR tampoco son 100% precisas . En particular, se utilizaron umbrales de ciclo (Ct) irrazonablemente altos durante la pandemia, lo que inevitablemente condujo a más falsos positivos y una menor especificidad.
Si estimamos que estas pruebas de hisopado tienen una sensibilidad media del 67% y una especificidad del 98%, ¿qué pasará cuando estas pruebas se administren a una población donde la prevalencia de la enfermedad no es del 0,5% o del 0,75% sino de un muy generoso 1%? ? (Ha sido mucho más bajo que esto durante la mayor parte de la pandemia en los EE. UU., como se explicó anteriormente y se analiza en este ensayo ).
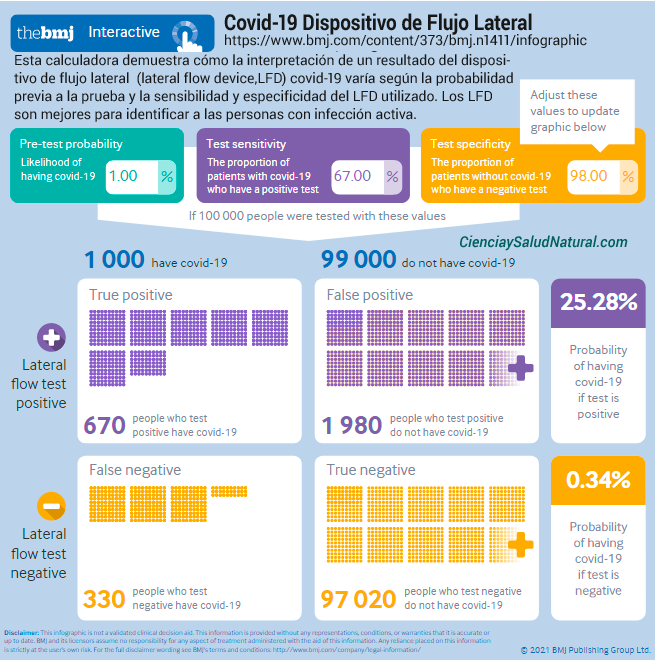
El cuadro a continuación es de la calculadora de prueba rápida de antígeno en línea BMJ (lo que los británicos llaman «pruebas de flujo lateral») . Los dispositivos de flujo lateral (LFD) son tiras reactivas inmunocromatográficas rápidas. Al igual que sucede con otros ensayos inmunológicos, el método de ensayo se basa en la reacción antígeno-anticuerpo. El gráfico siguiente muestra 1.980 falsos positivos por cada 670 verdaderos positivos, o una tasa de falsos positivos del 75 %.
Esta es la definición misma de «casedemia», que es lo que sucede cuando la mayoría de los casos son falsos positivos o solo involucran síntomas leves.
Los resultados de la calculadora de prueba rápida en línea BMJ muestran una tasa de falsos positivos del 75 % utilizando suposiciones razonables sobre el uso de pruebas rápidas de antígenos. https://www.bmj.com/content/373/bmj.n1411/infographic
Si utilizamos supuestos más realistas de prevalencia de la enfermedad del 0,5 % y especificidad de la prueba de antígeno del 90 % (debido a errores del usuario y otros problemas frecuentes), obtenemos una tasa catastrófica de falsos positivos del 97 %, con 9.950 falsos positivos por cada 335 verdaderos positivos (ver debajo de la figura).
Calculadora BMJ que muestra 9.950 falsos positivos por cada 335 verdaderos positivos con una prevalencia de la enfermedad del 0,5 % y una especificidad de la prueba del 90 %. https://www.bmj.com/content/373/bmj.n1411/infographic
Este breve ensayo en The BMJ, que aparece como una «respuesta rápida» a la calculadora en línea de The BMJ, explica la beca que demuestra por qué las pruebas a personas asintomáticas conducen a una gran cantidad de falsos positivos.
En este ensayo se presentan prescripciones políticas sensatas para poner fin a la pandemia y analiza la necesidad de cambiar la «definición de caso» de COVID-19, para eliminar las pruebas de asintomáticos y reducir el umbral del ciclo para las pruebas PCR. El resto de este artículo se centrará en por qué el enfoque de Biden para aumentar aún más las pruebas masivas es el camino equivocado.
¿Qué es un caso?
Es bastante inusual (casi único) que los CDC definan un «caso» como un resultado positivo de la prueba únicamente. En los EE.UU., la gran mayoría de los casos se identifican y contabilizan basándose únicamente en una PCR o en el resultado de una prueba rápida de antígeno sin tener en cuenta los síntomas.
Este enfoque puede llevar a que un gran número de falsos positivos se identifiquen erróneamente como «casos». Esto se ha descrito como la “paradoja del falso positivo” o la “ catástrofe del falso positivo ”.
Cuando esta tendencia va demasiado lejos nos encontramos en una “casodemia” más que en una pandemia.
Para salir de un escenario casodémico sin fin, que es hacia donde claramente nos dirigimos, debemos tener cuidado con nuestras definiciones, nuestros procedimientos de prueba y nuestro seguimiento de datos.
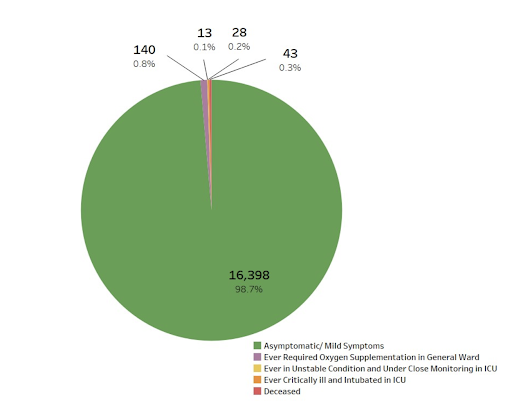
Singapur rastrea los síntomas y la gravedad de todos los casos de COVID-19. A partir de los datos disponibles hasta finales de diciembre de 2021, el 99 % de todos los «casos» de Singapur eran asintomáticos o leves.
Datos del Ministerio de Salud de Singapur sobre todos los «casos» de COVID-19, que muestran que el 98,7 % son asintomáticos o leves. https://www.moh.gov.sg/
Como resultado de esta abrumadora cantidad de casos asintomáticos y leves, Singapur ahora se enfoca en las tasas de hospitalización para rastrear la gravedad de la pandemia y en la toma de decisiones de política pandémica.
Desafortunadamente, no rastrean las distinciones asintomáticas/sintomáticas en los datos públicos en los EE.UU. Todavía estan muy enfocados en «casos» de cualquier tipo, sin importar cuán leves o asintomáticos sean.
La Dra. Monica Gandhi de la Facultad de Medicina de la UCSF advirtió sobre esta tendencia e instó a los EE.UU. a adoptar el enfoque de Singapur centrándose en las cifras de hospitalización en lugar de los «casos».
Ghandi dijo:
“Aprender a vivir con el virus a largo plazo requerirá cambios tanto en la mentalidad como en la política. Confiar en las hospitalizaciones por COVID-19 como la métrica más importante para seguir de cerca proporcionará la imagen más confiable de cómo le está yendo a un área con el virus. Y al centrar la atención en la cantidad de hospitalizaciones, los profesionales de la salud pueden enfocarse mejor en reducirlas. Esto se vuelve especialmente importante a medida que los recuentos de casos se vuelven más complicados”.
Dado nuestro enfoque en los «casos», en los últimos días hemos alcanzado alturas aún más altas del absurdo orwelliano con respecto al seguimiento y la respuesta al virus.
Un artículo reciente de Yahoo News tenía un título bastante sorprendente: “¿Cuál es la diferencia entre los síntomas de Omicron y los síntomas del resfriado? Le preguntamos a un experto”. ¿La respuesta del experto? Sólo una prueba puede notar la diferencia. Para ser completamente claro, si solo una prueba puede distinguir un resfriado y Omicron , entonces Omicron es solo un resfriado.
El Reino Unido, con su número récord de “casos”, la mayoría de los cuales seguramente son falsos positivos o síntomas extremadamente leves, promete ser un ensayo para EE.UU. Así que hay que prepararse para una «casodemia» de Omicron aquí en los EE. UU., tal como se está desarrollando ahora en el Reino Unido.
Una historia reciente de CNBC discutió los datos del Reino Unido sobre los síntomas de Omicron, recopilados de una aplicación de teléfono sobre una gran cantidad de «casos», que muestran que los síntomas de Omicron son abrumadoramente leves e indistinguibles del resfriado común. Y luego… el artículo advertía al lector que no subestimara a Omicron ni lo confundiera con un resfriado.
Ahora hay una buena cantidad de datos sobre Omicron y sus síntomas y tasas de hospitalización. Los datos del Reino Unido y Sudáfrica muestran que es extremadamente leve, básicamente un resfriado, y ni siquiera se parece a una gripe en términos de gravedad.
Varios otros estudios, a fines de diciembre de 2021, respaldan síntomas extremadamente leves y bajas tasas de hospitalización para los casos de Omicron, según lo informado por el New York Times.
Tim Spector, el científico del Reino Unido que desarrolló la aplicación telefónica de seguimiento de síntomas utilizada en el Reino Unido, dijo a la prensa :
“En términos generales, lo que estamos viendo ahora es que la mayoría de las personas que dieron positivo en la PCR en realidad tienen síntomas parecidos a los del resfriado y no tienen la tríada clásica de síntomas enfermos de COVID de fiebre, pérdida del olfato y el gusto y tos persistente. Así que poco a poco ha emergido a una condición más leve y sintomática que a muchas personas les parece un resfriado severo”.
No son solo los casos leves, también está bastante claro en este punto que la gran mayoría de las hospitalizaciones supuestamente a causa de COVID-19 no están relacionadas o solo están mínimamente relacionadas con COVID.
Las hospitalizaciones de Omicron en Sudáfrica han sido abrumadoramente un producto de la prueba de COVID-19 al ingresar al hospital por cualquier motivo (es decir, no se mostraban síntomas de COVID-19), como declaró un informe del Dr. Abudullah del Consejo de Investigación Médica de Sudáfrica:
“En resumen, la primera impresión en el examen de los 166 pacientes ingresados desde que apareció la variante Omicron, junto con la instantánea del perfil clínico de 42 pacientes actualmente en las salas de COVID en el complejo SBAH/TDH, es que la mayoría de los ingresos hospitalarios son por diagnósticos no relacionados con la COVID-19. La positividad del SARS-CoV-2 es un hallazgo incidental en estos pacientes y está impulsada en gran medida por la política del hospital que exige la realización de pruebas a todos los pacientes que requieren ingreso en el hospital”.
Sin embargo, a pesar de que todos los datos apuntan abrumadoramente a que Omicron es extremadamente leve y generalmente indistinguible de un resfriado común, el artículo de CNBC vinculado terminó con esto:
“Nos preocupa que la gente descarte a Omicron como leve. Incluso si Omicron causa una enfermedad menos grave, la gran cantidad de casos volverá a abrumar a los sistemas de salud”.
¿Acaso ya estamos en una ‘casodemia’?
Los sistemas de salud «abrumadores» con casos de COVID-19, que en la gran mayoría de los casos son falsos positivos o síntomas leves, es la definición misma de «casodemia».
Los «casos» sobre los que nos advirtieron en el artículo de CNBC son, según los datos del Reino Unido citados, abrumadoramente asintomáticos o síntomas muy leves parecidos al resfriado. Y son este tipo de «casos» los que amenazan con abrumar al sistema con «casos» y «hospitalizaciones» injustificados y el consiguiente pánico que funcionarios políticos irresponsables y los medios cómplices están sembrando, a través de su mala gestión constante de respuestas a la pandemia.
Es bastante obvio que lo que está sucediendo en el Reino Unido hasta hace poco fue un aumento masivo en las pruebas debido al pánico por Omicron y un aumento masivo en los falsos positivos, lo cual es inevitable cuando aumenta las pruebas asintomáticas incluso con pruebas precisas, y mucho menos inherentemente pruebas defectuosas, que es lo que tenemos (las pruebas de PCR y de antígeno son muy problemáticas por diferentes razones).
El profesor de la Escuela de Medicina de Harvard, Westyn Branch-Elliman, describió en un ensayo de US News & World Report cómo las pruebas asintomáticas en niños en edad escolar podrían llevar a que, literalmente, 71 de los 72 resultados positivos de la prueba COVID-19 fueran falsos positivos.
La misma lógica se aplica igualmente a todas las pruebas de personas asintomáticas. Con las pruebas de personas asintomáticas cada vez más extendidas en los EE. UU. y otros países, de hecho estamos viendo un tsunami de falsos positivos.
Ahora que el resfriado estacional y la gripe están regresando, muchas personas se hacen pruebas después de mostrar síntomas de resfriado o gripe. Cuando inevitablemente ocurre la gran cantidad de falsos positivos de COVID-19, estas personas se contabilizan como «casos» confirmados de COVID-19, en lugar del resfriado común o la gripe que en realidad son.
Si no somos inteligentes con respecto a estas dinámicas, estaremos atrapados en un ciclo sin fin de pánico, más pruebas, más falsos positivos, más pánico, etc.
Impacto real de la pandemia
La narrativa de hoy en torno a Omicron continúa con el patrón de exageración extrema de todas las estadísticas públicas de COVID-19, seguido de la inevitable reacción exagerada de los encargados de formular políticas, los políticos y el público.
Dos años después de esta pesadilla global, se está volviendo claro que la pandemia es abrumadoramente un evento hecho por el hombre y por las políticas, donde son las decisiones políticas en sí mismas las que causan la gran mayoría de los daños, no el virus.
Como se explicó anteriormente en detalle, utilizando estimaciones razonables de la precisión de la PCR y una baja prevalencia de la enfermedad en la población que se somete a la prueba, es una certeza matemática que los recuentos de casos serán muy exagerados.
Combine esto con las pruebas que se realizan de forma rutinaria en todos los pacientes al momento de la admisión, llegamos a la conclusión inevitable de que también hemos sobreestimado las hospitalizaciones y las muertes atribuibles a COVID-19.
‘Muertes por COVID-19’ = Muertes CON COVID-19, no POR COVID-19
La realidad es que es muy difícil, si no imposible, llegar a un método universalmente aceptado y preciso para diferenciar una muerte “por” COVID-19 de una muerte “con” COVID-19.
Por ejemplo, tome un paciente hipotético con una enfermedad cardíaca que contrae COVID-19 moderadamente grave, ingresa en un centro de atención terciaria con síntomas de COVID-19 y muere de un ataque al corazón varios días después.
¿Esa persona murió por COVID-19 o con COVID-19?
Claramente, el ingreso del paciente en el hospital se debió a una infección por SARS-COV2. ¿Habría muerto esa persona en ese momento si no contrajo el COVID-19? Probablemente no.
Por otro lado, ¿habría muerto el individuo si no tuviera la enfermedad del corazón? Probablemente no. Después de todo, el CDC informa que el 95 % de los que mueren por COVID-19 tienen una o más comorbilidades. Rochelle Walensky, directora de los Centros para el Control y Prevención de Enfermedades de Estados Unidos (CDC), declaró que 75% de los muertos por covid-19 en ese país tenían al menos cuatro comorbilidades.
La directora de los CDC, la Dra. Rochelle Walensky, afirma en ABC News que, de hecho, el 75 % de todas las víctimas letales de covid19 tenían 4 o más comorbilidades. Implícitamente, esto significa que una vez más se confirma que las personas sanas con menos o ninguna comorbilidad apenas tienen posibilidades de mofrir por covid19
Es razonable atribuir la muerte, en este ejemplo, al COVID-19 y registrarla como tal. No es razonable esperar que nuestras autoridades sanitarias puedan investigar cada muerte durante una pandemia y determinar qué muertes son «más probables» como resultado de una infección por SARS-COV2 y cuáles son «más probables» debido a enfermedades subyacentes. .
Para no subestimar la letalidad potencial de una infección por SARS-COV2 desde el principio, podemos disculpar el uso de una definición más amplia de lo que constituye una muerte por COVID-19. Sin embargo, este enfoque inevitablemente resultó en una atribución sin sentido de las muertes a COVID-19. ¿Pero con qué frecuencia?
Los departamentos de salud estatales reconocieron explícitamente esta fuente de error al principio de la pandemia en un momento en que eran mucho más sinceros de lo que son hoy.
El director de salud pública de Illinois, el Dr. Ngozi Ezeke, explicó a los periodistas en abril de 2020, al comienzo de la pandemia:
“Si murió por una causa alternativa clara pero tenía covid al mismo tiempo, todavía figura como una muerte por covid. Todos los que figuran como una muerte por COVID no significa que esa fue la causa de la muerte, pero tenían Covid en el momento de la muerte”.
Para poner todas las preguntas a descansar, Ezeke amplió estas definiciones de la siguiente manera:
“Solo quiero ser claro en términos de la definición de ‘personas que mueren de COVID’. La definición de caso es muy simplista. Significa que, en el momento de la muerte, era un diagnóstico positivo de COVID. Eso significa que si estuvo en un hospital y ya le habían dado algunas semanas de vida, y luego también se descubrió que tenía COVID, eso se contaría como una muerte por COVID”.
No hay razón para creer que nuestras autoridades de salud hayan cambiado su enfoque al clasificar las muertes u hospitalizaciones por COVID-19. De hecho, como se explicó anteriormente, no solo sería poco práctico, sería imposible hacerlo.
Entonces, ¿dónde estamos ahora?
No, Estados Unidos no superó recientemente las 800.000 muertes “por” COVID-19, como se informa ampliamente.
Esa cifra no es precisa porque incluye todas las «muertes relacionadas con COVID-19», como los CDC describen claramente en sus datos, y esta definición incluye a todas las personas en las que COVID-19 está implicado de alguna manera o simplemente se sospecha que «contribuyó a ”, en lugar de causar, la muerte.
Debemos rebajar sustancialmente esta cifra, no solo porque los departamentos de salud estatales no diferencian entre muertes «por» y «con», sino también porque los análisis publicados respaldan la hipótesis de que las hospitalizaciones y las muertes se atribuyen en exceso al COVID-19.
En este estudio revisado por pares de la Academia Estadounidense de Pediatría, el 40 % de los ingresos hospitalarios tenían infecciones diagnosticadas de manera incidental y otro 47 % solo tenía infecciones “potencialmente” sintomáticas. El 87% de las admisiones hospitalarias por COVID-19 no se debieron a COVID-19 en esta encuesta.
En este gran estudio preliminar que examinó las admisiones hospitalarias del Departamento de Asuntos de Veteranos de EE. UU., entre el 36 % y el 48 % solo tenían síntomas leves de COVID-19. Por lo tanto, podemos inferir que estas hospitalizaciones, en una población adulta, tampoco se debieron a COVID-19 sino a otras causas subyacentes.
La misma lógica se aplica a las «muertes por COVID-19», lo que sugiere fuertemente que las «muertes por COVID-19» son igualmente exageradas, tal como lo insinuó Ezeke hace casi dos años.
Los impactos de los confinamientos, los pseudoconfinamientos y las políticas relacionadas han sido masivos y seguirán siendo destructivos, especialmente para los niños , hasta que exijamos a nuestras autoridades que reconozcan la exageración inherente a las pruebas generalizadas y la proporción sustancial de hospitalizaciones y muertes atribuidas a la COVID-19. 19 que no están clínicamente relacionados con la infección.
Que pasa en Inglaterra
Recientemente, el primer ministro británico, Boris Johnson, anunció que los mandatos de máscaras ya no se aplicarán en la comunidad. La BBC informó que ya no se requerirán pases COVID (prueba de vacunación completa o prueba negativa reciente) para ingresar a lugares grandes.
En una conferencia de prensa reciente en Downing Street, el secretario de Salud de Gran Bretaña, Sajid Javid, dijo: “Este es un momento del que todos podemos estar orgullosos. Es un recordatorio de lo que este país puede lograr cuando todos trabajamos juntos”.
¿Es realmente un momento para estar orgulloso, señor? ¿O finalmente estás admitiendo la derrota?
La declaración de Javid llega en un momento en que los nuevos casos diarios confirmados de COVID-19 en Inglaterra son un 50 % más altos que el pico anterior hace un año y las hospitalizaciones diarias por COVID-19 siguen siendo más altas que en los últimos 11 meses.
Con casos y hospitalizaciones en máximos casi históricos, ¿qué se logró? ¿Cuáles son exactamente los estándares para el éxito?
En todo caso, Javid está reconociendo públicamente, a través de comentarios de autocomplacencia, que el enfoque de su administración ha fracasado de manera predecible y monumental.
Aparentemente, las autoridades británicas finalmente han reconocido que los pasaportes de vacunas, las restricciones de viaje, los mandatos y, lo que es más importante, las pruebas indiscriminadas, no hacen nada para terminar con una casodemia.
¿Cuándo admitirán los Estados Unidos lo mismo? . A pesar de conceptos epidemiológicos básicos y evidencias que apuntan en sentido contrario, las autoridades están implementando políticas que inevitablemente perpetuarán la casodemia en ese país como asi tambien en tantos otros controlados por el Foro Económico Mundial que buscan el control total para sus propios proyectos.