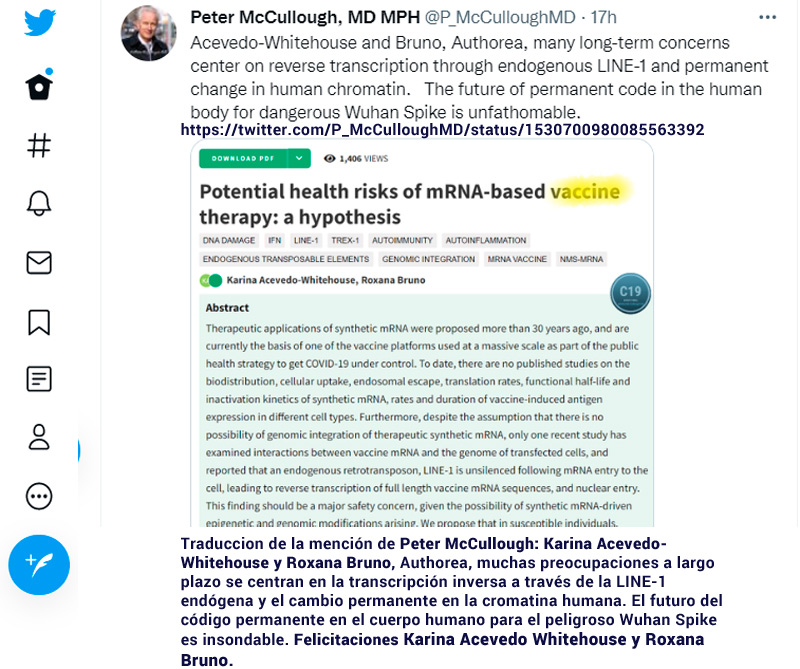
Karina Acevedo Whitehouse Ph.D ,Roxana Bruno Ph.D – Potential health risks of mRNA-based vaccine therapy: a hypothesis – https://doi.org/10.1016/j.mehy.2023.111015 – https://www.sciencedirect.com/science/article/pii/S0306987723000117?via%3Dihub
Posibles riesgos para la salud de la terapia con vacunas basadas en ARNm: una hipótesis
Acevedo-Whitehouse K1 ., Bruno R2 .
1 Unidad de Microbiología Básica y Aplicada. Facultad de Ciencias Naturales. Universidad Autónoma de Querétaro, México. karina.acevedo.whitehouse@uaq.mx
2 Investigador independiente. Mendoza, Argentina. roxana.bruno@yahoo.es
Resumen
Las aplicaciones terapéuticas del ARNm sintético se propusieron hace más de 30 años, y actualmente son la base de una de las plataformas de vacunas utilizadas a gran escala como parte de la estrategia de salud pública para controlar el COVID-19. Hasta la fecha, no hay estudios publicados sobre la biodistribución, la captación celular, el escape endosomal, las tasas de traducción, la vida media funcional y la cinética de inactivación del ARNm sintético, las tasas y la duración de la expresión del antígeno inducida por la vacuna en diferentes tipos de células.
Además, a pesar de la suposición de que no hay posibilidad de integración genómica del ARNm sintético terapéutico, sólo un estudio reciente ha examinado las interacciones entre el ARNm de la vacuna y el genoma de las células transfectadas, y ha informado de que un retrotransposón endógeno, LINE-1, no se silencia tras la entrada del ARNm en la célula, lo que lleva a la transcripción inversa de las secuencias de ARNm de la vacuna de longitud completa, y a la entrada nuclear. Este hallazgo debería ser una preocupación importante en materia de seguridad, dada la posibilidad de que surjan modificaciones epigenéticas y genómicas impulsadas por el ARNm sintético. Proponemos que en los individuos susceptibles, la eliminación citosólica de los ARNm sintéticos modificados por nucleótidos (nms-mRNAs) está impedida. La presencia sostenida de ARNm-nms en el citoplasma desregula y activa los elementos transponibles (TEs) endógenos, provocando la transcripción inversa de algunas de las copias de ARNm. La acumulación citosólica del ARNm-nms y de las moléculas de ADNc transcritas inversamente activan las vías sensoriales del ARN y del ADN. Su activación concurrente inicia una respuesta innata sincronizada contra los ácidos nucleicos no propios, provocando la producción de interferón de tipo I y de citoquinas proinflamatorias que, si no se regulan, conducen a condiciones autoinflamatorias y autoinmunes, mientras que los TEs activados aumentan el riesgo de mutagénesis por inserción de las moléculas transcritas inversamente, lo que puede alterar las regiones codificantes, aumentar el riesgo de mutaciones en los genes supresores de tumores y conducir a un daño sostenido del ADN. Los individuos susceptibles tendrían entonces un mayor riesgo de sufrir daños en el ADN, autoinflamación crónica, autoinmunidad y cáncer. A la luz de la actual administración masiva de vacunas de ARNm, es esencial y urgente comprender plenamente las cascadas intracelulares iniciadas por la captación celular de ARNm sintético y las consecuencias de estos eventos moleculares.
Palabras clave
autoinmunidad, autoinflamación, daño en el ADN, elementos transponibles endógenos, integración genómica, IFN, LINE-1, vacuna de ARNm, ARNm-nms, TREX-1.
Introducción
El ARNm exógeno se propuso por primera vez en 1990 para su uso en aplicaciones terapéuticas [1] y preventivas [2,3]. Desde entonces, el interés por el desarrollo de nuevas terapias basadas en el ARN ha sido notable y creciente. Las aplicaciones clínicas actuales de dos tipos principales de tecnología basada en el ARN: el ARN mensajero (ARNm) y el ARN interferente pequeño (siARN) se centran en la inmunoterapia del cáncer, la terapia de sustitución de proteínas, la edición del genoma y la vacunación. La idea central que rodea a esta tecnología es sencilla: las aplicaciones basadas en el ARNm permiten la entrega de instrucciones genéticas para corregir un defecto somático sintetizando la versión normal de una proteína ausente o alterada [1], o la entrega de instrucciones para crear una proteína antigénica para inducir respuestas inmunitarias específicas [4]; mientras que las aplicaciones basadas en el siARN silencian los genes relacionados con la enfermedad de forma específica para la secuencia [5]. Antes de la pandemia de COVID-19, las únicas terapias basadas en el ARN que habían recibido la aprobación clínica de la Administración de Alimentos y Medicamentos de EE.UU. (FDA) o la Agencia Europea del Medicamento (EMA) han lanzado cuatro fármacos sintéticos de nanopartículas lipídicas (LNP)-ARNm o medicamentos de siARN modificados químicamente (patisiran, givosiran, lumasiran e inclisiran) [5]. Estos fármacos están disponibles en el mercado para tratar enfermedades poco comunes, como la porfiria hepática aguda, la hiperoxaluria de tipo I, la hipercolesterolemia familiar heterocigótica y la amiloidosis hereditaria mediada por transtiretina. A pesar de que han pasado casi tres décadas desde que se demostró por primera vez que el ARNm podía utilizarse para generar respuestas inmunitarias específicas contra un patógeno, antes de la pandemia COVID-19, las vacunas basadas en el ARNm para uso humano sólo se habían desarrollado y probado en ensayos preclínicos y clínicos [6]. En 2020, como resultado de la pandemia COVID-19, se desarrollaron vacunas basadas en ARNm a una velocidad sin precedentes. En menos de un año, se diseñaron, fabricaron, probaron y autorizaron dos vacunas contra el COVID-19 basadas en ARNm para su uso generalizado y extendido en la población humana. Una situación de emergencia de salud pública puede justificar a menudo decisiones rápidas, y algunas se basarán necesariamente en menos de la información mínima deseable. Sin embargo, independientemente de la emergencia, nunca se deben recortar algunas esquinas, en particular aquellas que, si se pasan por alto, podrían afectar gravemente a la salud humana. En otras palabras, incluso las medidas de salud pública de emergencia deben tener en cuenta la premisa fundamental del primum non nocere, quizá uno de los principales preceptos de bioética que se enseñan a todos los estudiantes de medicina del mundo [7,8]. Aunque se puede argumentar que toda intervención farmacológica preventiva o terapéutica es un arma de doble filo si consideramos cada uno de los posibles efectos secundarios que podrían asociarse a su uso [9], antes de dar su consentimiento para recibir las vacunas de ARNm de COVID-19, los receptores deben ciertamente ser informados sobre lo que se sabe y lo que no se sabe en términos de seguridad inmediata y a largo plazo. Esto se recordó explícitamente a la comunidad médica y científica poco después de la autorización de la vacuna [10,11], pero no se ha hecho sistemáticamente, al menos no en la mayoría de los países.
El perfil de seguridad del ARNm sintético modificado con nucleósidos (en adelante, ARNm-nms) dista mucho de conocerse por completo. Se han obviado los ensayos para evaluar la biodistribución, la captación celular, el escape endosomal, las tasas de traducción, la vida media funcional y la cinética de inactivación del ARNm sintético, las tasas y la duración de la expresión del antígeno inducida por la vacuna en diferentes tipos de células, así como las posibles interacciones con el genoma del huésped. Uno de los principales problemas de seguridad que plantea la introducción de ARNm, como el que contienen las dos vacunas de ARNm COVID-19 aprobadas, es la posibilidad de que dichas modificaciones acaben provocando modificaciones epigenéticas y/o genómicas en las células en división y en las que no lo están. Lamentablemente, a pesar de la falta de información, la mayoría de las revisiones científicas que abordan los riesgos y beneficios de estas plataformas de vacunas subrayan sus altos niveles de seguridad (por ejemplo, [12-14]) y afirman que no hay riesgo de integración genómica con estas vacunas [15,16], como puede ocurrir -aunque con baja frecuencia- con las vacunas basadas en ADN plasmídico [17] o algunas vacunas vectorizadas [18,19].
Sin embargo, hay que entender que antes de la autorización de la vacuna de ARNm sintético COVID- 19 y su lanzamiento masivo, hasta donde sabemos, ni un solo artículo publicado había examinado experimentalmente la posibilidad de que se produjeran fenómenos epigenéticos (como modificaciones de la estructura de la cromatina), la integración cromosómica del ARNm retrotranscrito, la genotoxicidad y la oncogénesis tras la absorción de la vacuna de ARNm. En los 14 meses que siguieron a la autorización de la vacuna, sólo un estudio revisado por pares del que tenemos constancia examinó una de estas posibilidades, demostrando que el ARNm-nms de la vacuna puede activar la expresión de Elementos Transponibles (TEs) endógenos, sufrir la transcripción inversa y entrar en el núcleo celular [20]. El informe de consenso de principios de 2020 de la reunión de trabajo científico de la Coalition for Epidemic Preparedness Innovations (CEPI) y de la Brighton Collaboration (BC) Safety Platform for Emergency Vaccines (SPEAC), que se centró en la reducción de las preocupaciones de seguridad de las vacunas COVID-19 que se estaban diseñando, no presentó pruebas de ningún estudio sobre la genotoxicidad potencial del ARNm, ni expresó ninguna preocupación por la falta de estudios sobre este tema (véase [21]). ¿Cuál es entonces la evidencia científica que ha sustentado la afirmación de que las vacunas basadas en ARNm utilizadas para inmunizar contra COVID-19 no puede insertarse en el genoma del huésped? ¿Qué conjunto de pruebas científicas ha demostrado que no cabe esperar efectos adversos relacionados con la genotoxicidad o la carcinogenicidad en las células de los receptores de la vacuna? Una revisión exhaustiva de la literatura revisada por pares sobre la seguridad de las vacunas de ARNm sintético muestra que todos los artículos mencionan altos niveles de seguridad sin proporcionar ninguna cita, o que proporcionan una cita de un reciente estudio de revisión [22], que afirma que el ARNm exógeno es una plataforma no integradora y que no existe «ningún riesgo potencial de […] o de mutagénesis por inserción», sin aportar ninguna prueba científica que respalde esta afirmación. De hecho, ninguno de los 38 estudios citados en ese documento de revisión para mostrar una lista de las vacunas de ARNm disponibles para uso preclínico in vivo, había investigado la genotoxicidad o la potencial oncogénesis. Del mismo modo, ninguna de las ocho vacunas de ARNm que estaban en curso o habían completado los ensayos clínicos en humanos citados [22] había realizado tales estudios.
Tras su despliegue inicial en diciembre de 2020, las vacunas de ARNm COVID-19 se han distribuido ampliamente a personas de muchos países del mundo. En el momento de redactar este artículo, según los datos de la Organización Mundial de la Salud1, se han administrado más de 760 millones de dosis de vacunas de ARNm sólo en la Unión Europea, y más de 900 millones de dosis de este tipo de vacunas se han administrado en Estados Unidos, Israel, Canadá, México y países sudamericanos hasta la fecha. Si tenemos en cuenta las diferencias en la distribución de la vacunación y el número de dosis administradas entre los países, y si consideramos que, de media, las personas han recibido al menos 2,5 dosis de estas vacunas, entonces, basándonos en el número de dosis inoculadas, más de 664 millones de personas han recibido entre una y cuatro dosis de una vacuna de ARNm.
Además, actualmente se están desarrollando vacunas de ARNm para proteger contra otras enfermedades infecciosas y no infecciosas [23]. Ante una administración tan masiva de este tipo de vacunas, la identificación de posibles señales de seguridad, la comprensión de los mecanismos que pueden causar tales eventos y el ajuste de las recomendaciones en consecuencia no sólo se esperan de la comunidad científica y médica, sino que es imprescindible.
La hipótesis
Nuestra hipótesis es que en los individuos genética o fisiológicamente susceptibles, la eliminación de los ARNm-nms se ve obstaculizada. La presencia sostenida de ARNm-nms en el citoplasma desregula los elementos transponibles (TEs) endógenos, lo que conduce a la transcripción inversa del ARNm de la vacuna. La acumulación intracelular del ARNm-nms y de las moléculas de ADNc transcritas inversamente desencadena las vías sensoriales intrínsecas del ARN y el ADN citosólicos. La activación simultánea de estas vías inicia una respuesta innata coordinada contra ambos tipos de ácidos nucleicos no propios, provocando la producción de interferón de tipo I y de citoquinas proinflamatorias que, si no se regulan, conducen a condiciones autoinflamatorias y autoinmunes.
Los TEs activados aumentan el riesgo de mutagénesis insercional del ARNm de la vacuna retrotranscrito, lo que puede alterar las regiones codificantes, aumentar el riesgo de mutaciones en los genes supresores de tumores y conducir a un daño sostenido del ADN. Nuestra hipótesis se representa gráficamente en la Figura 1. 1 https://ourworldindata.org/grapher/covid-vaccine-doses-by-manufacturer (consultado el 19 de mayo de 2022).
Evaluación de la hipótesis
Reconocimiento innato y destino intracelular del ARNm sintético
En caso de infección viral, las vías de detección intracelular que median en la detección inmunitaria innata del ARN extraño son los receptores endosomales tipo Toll (TLRs) 3, 7 y 8, y los receptores citosólicos tipo RIG-I (RLRs). La familia RLR comprende tres miembros: el gen inducible por ácido retinoico I (RIG-I), el gen asociado a la diferenciación del melanoma 5 (MDA-5) y el gen del laboratorio de genética y fisiología 2 (LGP2) [24]. Los RLR activados se unen a la proteína de señalización antiviral mitocondrial (MAVS), y a su vez regulan al alza las quinasas TBK1 e IKK, que activan los factores de transcripción NF-κB, IRF-3 e IRF-7. Cuando se activan, estos factores se trasladan al núcleo e inician una potente respuesta que incluye la producción inducible de interferones de tipo I (IFN) y citoquinas proinflamatorias. Estas moléculas regulan la expresión de varios otros genes, muchos de los cuales tienen marcados efectos antivirales, incluyendo la degradación de ácidos nucleicos extraños [25,26]. Además de inducir IFNs de tipo I, los RLRs y MAVS también activan la apoptosis, promoviendo la autodestrucción de la célula infectada [27].
El ARN vírico también puede desencadenar la muerte celular e inducir citocinas inflamatorias como la IL-1β a través de la activación del inflamasoma NLRP3 de dominio de unión a nucleótidos y de proteínas ricas en leucina (NLRs) [28]. Además, en ciertos linajes celulares existen factores antivirales intrínsecos celulares preexistentes, como la RNASE L, la proteína quinasa R (PKR) dependiente de dsRNA inducible por IFN, el polipéptido catalítico de la enzima editora de ARNm de la apolipoproteína B (APOBEC3G), las proteínas que contienen motivos tripartitos (TRIM) TRIM5α Tetherin/BST-2, SAMHD1, TREX1, IFITM, y las proteínas de la familia IFIT, que pueden unirse a los componentes virales y bloquear la replicación viral directamente, incluso antes del inicio de la respuesta a los IFN, aunque la mayoría de estos factores pueden ser inducidos posteriormente por los IFN para amplificar sus efectos antivirales [29-31]. A diferencia del ARN viral, el ARNm-nms de las vacunas ha sido modificado por la incorporación de la nucleobase N1-metilpseudouridina (m1Ψ) [32] para estabilizar y proteger de la degradación por nucleasas, prolongar la vida media citosólica, promover la unión a la subunidad ribosomal pequeña y mejorar la eficiencia de la traducción [33]. Nunca se ha estudiado en profundidad si la acumulación de ARNm-nms dentro de las células puede activar los sensores citosólicos de forma similar a lo que ocurre con el ARN viral. Uno de los pocos estudios publicados sobre este tema demostró que las moléculas de ARN con nucleótidos modificados interrumpen la señalización temprana de la vía de activación de la inmunidad innata tipo RIG-I, y el ARN que contiene pseudouridina se une a RIG- I pero no desencadena los cambios conformacionales canónicos de RIG- I asociados a una señalización inmune innata robusta [34]. Sin embargo, es razonable suponer que el ARN-nms puede seguir induciendo una respuesta inmunitaria dependiente del IFN de tipo I mediante el reconocimiento de receptores inmunitarios innatos [35-37]. MDA-5, por ejemplo, no sólo reconoce el ARN viral; también reconoce el ARN sintético, y el ARN endógeno [38], y puede unirse incluso a una sola hebra de dsRNA [39]. Hay pruebas de que la unión del ARNm exógeno no modificado a los RLR del huésped activa las vías inmunitarias innatas que conducen a un “estado antiviral» en las células transfectadas por la vacuna, reduciendo la estabilidad intracelular y las tasas de traducción del ARNm extraño [40]. Sin embargo, este no parece ser el caso del ARNm de las vacunas actuales, ya que ahora se sabe que el ácido nucleico modificado puede detectarse dentro de los centros germinales de los ganglios linfáticos axilares de las vacunas durante al menos 60 días después de la inoculación [41].
Aunque se ha aprendido mucho sobre los patrones que sirven como motivos de reconocimiento para los sensores intracelulares de los ácidos nucleicos, todavía no se entiende realmente el reconocimiento del ARNm-nms, contenido en las vacunas de ARNm actualmente disponibles. La señal de reconocimiento de RIG-I del ARN citosólico es un 5′-trifosfato libre [42,43]. Otros estudios que utilizaron ARN sintetizados químicamente descubrieron que una región de pares de bases en el rango de 10 a 20 nucleótidos proximal al extremo 5′-trifosfato libre del ligando de ARN, es esencial para la actividad inmunoestimuladora a través de RIG-I [44,45], más que cualquier secuencia de ARN per se [42]. Del mismo modo, son la longitud y las estructuras secundarias del ARN, y no la secuencia del ARN, las que se consideran determinantes de la activación de MDA5, y de la participación del adaptador de señalización MAVS [46,47].
Es posible que en lugar de activar los IFNs directamente, los factores de restricción celular detecten e inhiban la traducción de los ARNm-nms incluso antes del inicio de la respuesta de los IFN, haciendo que el reconocimiento del ARN sea uno de los primeros desencadenantes de las respuestas inmunitarias innatas. Entre estos factores de restricción se encuentran las proteínas inducidas por IFN con repeticiones tetratricopéptidas (IFIT) citoplasmáticas (revisadas en [29,48]). Las proteínas IFIT pueden expresarse por vías independientes del IFN, y pueden reconocer el ARN viral que contiene una fracción de 5′-trifosfato (5′-ppp) [49] o que carece de 2′-O-metilación [50]. En otras palabras, los IFIT reconocen motivos específicos de ARN que se encuentran en el ARN viral pero que están ausentes en el ARNm celular, y la unión directa de las proteínas IFIT al ARN viral 5′-ppp inhibe la traducción y replicación viral, sin necesidad de la activación del IFN. Por lo tanto, es razonable suponer que la acumulación intracelular y la persistencia de ARNm tras la puesta de la vacuna podría activar directamente las proteínas de la familia MDA-5 e IFIT, entre otros sensores de ARN, iniciando una reacción inmunitaria innata orquestada contra los ARN sintéticos y conduciendo a un «estado celular antiviral» crónico. Independientemente de lo que se sabe sobre el reconocimiento de motivos de ARN virales genómicos y subgenómicos por parte de los RLRs [51], sigue sin estar claro cómo y durante cuánto tiempo los ARNm-nms interactúan con los sensores de ARN intracelulares. El destino de los ARNm-nms altamente estabilizados dentro del citoplasma es esencial de entender; pero hasta ahora, permanece inexplorado y no fue considerado antes de la autorización de uso de emergencia y la aprobación de las vacunas de ARNm-nms para uso humano. Del mismo modo, la presencia de ARNm truncado, fragmentos cortos de ARNds y otros contaminantes dentro de las vacunas [52] que podrían alterar aún más el reconocimiento inmunológico y desregular las vías de señalización inmunológica no ha sido, hasta donde sabemos, examinadas. Sin embargo, teniendo en cuenta la amplia biodistribución de los compuestos vacunales nanolipidos de ARNm [53], así como la mayor capacidad de traducción y persistencia del ARNm modificado sintéticamente [33], no es descabellado suponer que las vacunas basadas en ARNm podrían inducir una inflamación sostenida y un estado celular antiviral persistente en varios tejidos. Las consecuencias a nivel de organismo de los eventos moleculares aquí hipotetizados se discutirán más adelante en este documento.
Transcripción inversa e integración genómica de ARN extraño
En general, se creía que el genoma de los virus de ARN no podía integrarse en el genoma del huésped. Sin embargo, se han descrito evidencias de integración del ARN viral subgenómico no retroviral en la célula huésped en el caso de algunos virus, como el virus del Ébola, el virus de Marburgo [54], el virus de la estomatitis vesicular y el virus de la coriomeningitis linfocítica [55-57] en humanos y otros huéspedes mamíferos [58], y ahora se piensa que los retrotransposones humanos pueden facilitar la transcripción inversa de genomas de ARN viral no retroviral y, posteriormente, permitir su inserción genómica [56]. El ARN del SARS-CoV-2 se ha detectado durante meses en muchos pacientes recuperados de COVID-19 que no estaban excretando virus infecciosos, y una explicación propuesta de este fenómeno fué que partes del genoma del SARS- CoV-2 podrían estar sufriendo una transcripción inversa y una integración genómica dentro de las células somáticas infectadas, lo que llevaría a una transcripción persistente de las secuencias integradas. Un trabajo reciente confirmó esta hipótesis mediante un estudio in vitro que detectó la presencia de copias de secuencias de SARS-CoV-2 de transcripción inversa en células humanas transfectadas y al encontrar la transcripción activa de los segmentos subgenómicos integrados de SARS-CoV-2 [59]. Dado que las secuencias integradas sólo correspondían al extremo 3′ del genoma del SARS-CoV-2, no podrían producirse viriones infecciosos viables como resultado de dicha inserción genómica, aunque se observaron transcripciones quiméricas virus-huésped en varios tejidos de dos pacientes analizados con COVID-19 [59]. Al considerar las vacunas de ARNm, el paradigma actual es que el ARN sintético no puede integrarse en el genoma de las células receptoras de la vacuna. Sin embargo, un estudio reciente en el que se utilizaron células de cáncer hepático [20] demostró que el ARNm de la vacuna de Pfizer/BioNTech BNT162b2 puede someterse a la transcripción inversa dentro del citoplasma de las células humanas y entrar en el núcleo tras la activación de LINE-1, un Elemento Transponible (TEs) genómico. Los TEs genómicos, que comprenden los retrovirus endógenos (ERVs), los elementos nucleares intercalados largos (LINEs), los elementos nucleares intercalados cortos (SINEs) y los transposones de ADN, son secuencias repetitivas que, cuando se activan, se copian a sí mismas o a otras secuencias y se insertan estas copias en el genoma [60]. Al ser una fuente de inestabilidad genómica, están mayormente reprimidos en la mayoría de las células somáticas de los mamíferos, excepto durante la embriogénesis temprana, y la expresión aberrante de los TEs se ha asociado con varias enfermedades, desde el cáncer hasta los trastornos autoinmunes [61].
Los TEs humanos se encuentran entre los primeros elementos del huésped que se desregulan tras la entrada de un virus en una célula, y su actividad aumenta significativamente la expresión de genes antivirales, particularmente la del IFN-β [62] y el IFN-γ [63]. La actividad se produce a través de un potenciador-promotor que actúa en cis o a través de la identificación errónea de las secuencias de TE transcritas en el citoplasma como ARN viral por parte de los sensores inmunitarios innatos. Los estudios realizados en ratones y en humanos han demostrado que durante el curso de una infección viral, la expresión de ERV y LINE varía, precediendo a la regulación al alza de los genes antivirales, los genes de respuesta inmune y los genes MHC, lo que sugiere que los TEs regulados al alza son un componente clave de las respuestas de defensa intracelulares conservadas del huésped [62]. Las células también pueden reconocer de forma aberrante las estructuras de ARNds adoptadas por las TEs, que se asemejan/recuerdan a los ARN virales, y desencadenar una respuesta de IFN de tipo I. En los seres humanos, los componentes de LINE-1 pueden desencadenar la señalización inmunitaria innata a través de la activación de las vías de detección de ARN mediadas por RIG-I y MDA-5, que regularán al alza la expresión de IFN [64] e iniciarán respuestas inflamatorias a través de la detección de ARN extraño y la regulación de genes [65]. La activación del IFN mediada por la TE desempeña un papel en el desarrollo de enfermedades autoinmunes caracterizadas por la activación constitutiva del IFN tipo I, el cáncer y la senescencia celular (revisado por [66]).
Dado que Zhang et al. [59] detectaron un sitio de reconocimiento consensuado del componente humano de la endonucleasa LINE-1 flanqueando ambos extremos de las secuencias genómicas integradas del SARS-CoV-2, propusieron que el fenómeno observado podría deberse, al menos en parte, a la participación de LINE-1. LINE- 1 es muy abundante en el genoma de los mamíferos, incluido el humano [67], donde ha estado amplificando copias durante más de 160 millones de años [68]. La mayoría de las 500.000 copias de LINE-1 contenidas en el genoma humano están presentes como repeticiones truncadas o copias que contienen mutaciones que afectan a la retrotransposición [69]; sin embargo, hay aproximadamente 150 copias de longitud completa que son capaces de autocopiarse y transponerse a otras regiones genómicas [70]. Este efecto cis es común en las células en las que LINE-1 no está silenciado, pero también hay un efecto trans, aunque menos común, que puede ser ejercido por LINE-1, que resulta en la transcripción inversa y la inserción de otras secuencias genéticas [71]. En la línea germinal y en la mayoría de las células somáticas de los seres humanos, la actividad de LINE-1 suele estar suprimida por diferentes mecanismos moleculares, entre los que se incluyen el silenciamiento génico mediado por ARN de pequeña interferencia (siRNA) [72], la metilación de las histonas y del ADN [73] y la actividad enzimática de APOBEC3 [64] y SAMHD1 [74,75]. Sin embargo, antes de la implantación, la masa celular interna y las células del trofectodermo muestran inserciones de LINE-1 endógenas de novo [76], y estudios in vitro con células madre embrionarias y células madre pluripotentes han descrito la transcripción y traducción endógena de LINE-1 que conduce a la retrotransposición [77]. Esto se debe a que durante las etapas iniciales de la embriogénesis, el medio celular apoya la retrotransposición activa de LINE-1 [78], y las células somáticas embrionarias regulan a la baja las restricciones moleculares de la retrotransposición de LINE-1, muy probablemente porque la actividad de LINE-1 juega un papel clave en la generación de mosaicismo somático [79]. Curiosamente, en los organismos postnatales, algunos tipos de células, incluidas las neuronas y las células gliales, tienen menos restricciones en la actividad de LINE-1, lo que conduce a la variación somática del genoma en el sistema nervioso [69,80], que contribuye a la neurogénesis [81], pero también a las enfermedades neuropsiquiátricas cuando la actividad de LINE-1 es anormalmente alta [82]. Ahora se sabe que LINE-1 también está activo en los linfocitos T maduros, donde desempeña un papel en el control de la quiescencia y el agotamiento de las células T [83].
Basándose en los resultados comunicados por Zhang et al. [59], un estudio independiente abordó si el mismo fenómeno de transcripción inversa y entrada nuclear podía observarse para el ARNm de la vacuna. Utilizando una línea celular hepática humana (Huh7) y la vacuna de ARNm de Pfizer/BioNTech, Aldén et al. [20] descubrieron que, efectivamente, el ARNm exógeno activa ambos ORFs de LINE-1, lo que conduce tanto a la transcripción inversa como a la transposición nuclear del ARNm de la vacuna de longitud completa (BNT162b2) que codifica para la glicoproteína Spike completa del SARS-CoV-2 [84]. La transcripción inversa se produjo en tan solo seis horas después de la exposición a la vacuna, y se comprobó que el ADNc de BNT162b2 transcrito inversamente entraba en el núcleo celular [20]. La elección de una línea celular hepática para el experimento fué intencionada: un informe sobre la farmacocinética de la vacuna de ARNm de Pfizer/BioNTech reveló que la mayor concentración de ARNm de la vacuna, sólo superada por el lugar de inoculación², se detectó en el hígado unas horas después de la inoculación2 , lo que revela que la unión del ARNm-nms y nano-lípido permanece en el músculo deltoides o en los ganglios linfáticos axilares, confirmando lo que se informó en un estudio independiente sobre la biodistribución del ARNm-nms de la vacuna [53]. Además, los estudios de los sistemas de administración de ARNm de nano partículas lipídicas realizados en ratas y ratones mostraron evidencias de hepatotoxicidad transitoria [85-87], lo que sugiere que este órgano podría ser un problema de seguridad para las vacunas de ARNm. Los resultados reportados por Aldén et al. [20] no deben ser generalizados, dado que el estudio se realizó utilizando una línea celular de cáncer, y LINE-1 tiende a ser transcripcionalmente activo en las células cancerosas [88]. Sin embargo, la transcripción y la expresión proteica de LINE-1 fué mayor en las células cancerosas expuestas al ARNm de BNT162b2 que en las células cancerosas que sólo recibieron solución salina [20], lo que sugiere que la transcripción inversa y la transposición nuclear del ARNm de la vacuna no se debieron a que LINE-1 ya estuviera activo en la línea celular cancerosa. Sencillamente, hasta la fecha, no hay razones científicamente válidas y biológicamente relevantes para suponer que el mismo fenómeno no podría ocurrir en las células somáticas de una persona que recibe la vacuna de ARNm.
2 Available online: https://www.ema.europa.eu/en/documents/assessment-report/comirnaty-epar-publicassessment-report_en.pdf (accessed on 24 April 2022).
Inflamación mediada por LINE-1
El silenciamiento genómico de la expresión de la TE es fundamental en la mayoría de los tejidos no embriogénicos para prevenir no sólo el daño al genoma, sino también la inflamación inoportuna o sostenida. El fracaso en el silenciamiento de la expresión de retrotransposones LINE-1 da lugar a un aumento de la expresión de copias de LINE-1 específicas del locus y se acompaña de una firma inflamatoria asociada a la activación del IFN [89]. Sin embargo, como ya se ha mencionado, cada vez es más evidente que la exposición intracelular a ARN extraños (es decir, virales o sintéticos) puede reactivar las TEs y cooptarlas para iniciar un «estado antiviral». Se sabe que la activación de las TEs ocurre en las infecciones de SARS-Cov-2 [90], de forma similar a lo que se ha observado durante las infecciones con otros virus de ARN [91- 94], y virus de ADN [95], en diferentes tipos de células y especies de huéspedes.
Los TEs activados pueden estimular la expresión de genes antivirales, a través de funciones potenciadoras que actúan en cis o a través de su reconocimiento como motivos virales por parte de los receptores de reconocimiento de patrones [24], como RIG-I y MDA-5, que pueden detectar ssRNA, dsRNA, RNA sintético y RNA celular [96]. Además, las secuencias transcritas de TE son capaces de formar dsRNAs que pueden, a su vez, ser reconocidos por los receptores de reconocimiento de patrones, como se ha descrito anteriormente, y desencadenar un estado celular sostenido antiviral y pro inflamatorio [97]. Esto puede llevar al desarrollo de enfermedades autoinmunes y auto inflamatorias [98]. Por lo tanto, es razonable suponer que el ARNm-nms estabilizado y persistente de la vacuna podría promover y mantener la inflamación en los tejidos expuestos a la vacuna tras su bio distribución. Se produciría un estado crónico de respuestas inmunitarias innatas activas debido a la actividad de LINE-1, y se mantendría y promovería la transcripción inversa, la importación nuclear y la integración genómica de las secuencias retro transcritas: en otras palabras, tras la recepción del ARNm-nms de la vacuna podría producirse un círculo vicioso molecular con graves consecuencias clínicas, que muy probablemente empeoraría con cada dosis recibida.
Daño en el ADN mediado por LINE-1 y mutaciones del gen p53
Dado que la transposición de secuencias copiadas por LINE-1 requiere la escisión de ambas hebras del ADN genómico (DSB), la anulación de su actividad puede causar roturas de doble hebra de ADN en las células de la línea germinal y en las somáticas [99]. En muchas células cancerosas, se sabe que la actividad de LINE-1 está correlacionada con las mutaciones de p53 y las alteraciones del número de copias [88] que son clave para la carcinogénesis, especialmente en los cánceres de mama, ovario, endometrio y colon. Otros tejidos pueden verse afectados de forma similar. Por ejemplo, un estudio sobre la transformación celular del virus de la hepatitis C (VHC) demostró que, como resultado de la inflamación sostenida de la infección crónica por el VHC, la expresión de LINE-1 se activa antes de la transformación oncogénica, y que LINE-1 sin silenciar contribuye a la inestabilidad genómica del carcinoma hepatocelular, incluso después de la eliminación del virus [100]. La inducción in vitro de la expresión de LINE-1 aumentó la fosforilación del miembro del complejo MRN RAD50 [88], un complejo proteico catalítico clave para coordinar y detectar DSBs e iniciar la vía de respuesta al daño del ADN [101]. Por lo tanto, la expresión de LINE-1 en tejidos somáticos que son objetivos esperados de la vacuna (es decir, células dendríticas, ganglios linfáticos, células musculares) y la vacuna no intencionada (por ejemplo, el hígado, las glándulas suprarrenales, el bazo, los ovarios y el cerebro) [53] podría aumentar el riesgo de genotoxicidad y carcinogénesis en esos tejidos, y dado que las nuevas copias insertadas de secuencias de TE pueden transmitirse a cada generación celular sucesiva y modificar el genoma humano somático [102], la actividad sostenida de LINE-1 a partir del ARNm persistente de la vacuna podría ser importante para la carginogénesis. Como ya se ha dicho, el riesgo podría aumentar con cada dosis recibida. Se espera que estos fenómenos moleculares sean más frecuentes en las células diana de las vacunas, tanto las previstas como las no previstas, con altos niveles intrínsecos de expresión de LINE-1, como las células gliales [69,80], los linfocitos T [83], las células senescentes [103], y en las células con mecanismos reducidos de reparación de daños en el ADN. La susceptibilidad sería particularmente alta en individuos con respuestas inmunes adaptativas celulares suprimidas o subóptimas, o en aquellos con enfermedades neuropsiquiátricas, donde la actividad de LINE-1 es anormalmente alta [82].
La acumulación citosólica de ADN activa las respuestas pro inflamatorias
Además del reconocimiento del ARN extraño, el ADN citosólico también puede ser detectado por una cascada de señalización denominada respuesta de ADN estimulante de IFN (ISD). Esta vía sensorial activa una potente producción de IFN de tipo I a través del mismo factor de transcripción implicado en el reconocimiento del ARN extraño: el factor regulador del interferón 3 (IRF3) [104]. Anteriormente, describimos las cascadas moleculares que, según nuestra hipótesis, surgirían del ARNm-nms citosólico estabilizado persistente. Ahora describiremos el destino hipotético y las consecuencias biológicas de la acumulación citosólica del ADN vacunal retrotranscrito. La GMP-AMP cíclica sintasa (cGAS) es el principal sensor inmunológico citosólico que se une a los ADN citosólicos de doble cadena procedentes de virus, bacterias, mitocondrias y micronúcleos, así como al ADN de los retro elementos endógenos. La activación de cGAS genera dinucleótido cíclico GMP-AMP (cGAMP), que, a su vez, activa una respuesta de interferón de tipo I a través del Estimulador de Genes de Interferón (STING).
La señalización de STING puede desencadenar la activación transcripcional de NF-κB, iniciando la síntesis de citoquinas pro inflamatoria, incluyendo los IFNs tipo I, IFN-α e IFN-β [105]. Por lo tanto, la vía cGAS-STING media la defensa inmunitaria contra el ADN extraño y contra el ADN derivado de los tumores [106,107]. Sin embargo, la activación aberrante de la vía cGAS-STING por el ADN propio filtrado en el citosol o por la no eliminación del ADN propio acumulado también puede dar lugar a enfermedades auto inflamatorias y autoinmunes y promover la tumorigénesis [107,108]. Por ello, es esencial eliminar adecuadamente el ADN citosólico no productivo de transcripción inversa y los fragmentos derivados de retroelementos endógenos, como los retrotransposones L1, los retrovirus endógenos de Repetición Terminal Larga (LTR) y los elementos SINE, para evitar la activación mediada por el ADN propio de los sensores de ácidos nucleicos que, de otro modo, regularían al alza el IFN de tipo I y las citoquinas proinflamatorias.
Han y colaboradores [109] informaron recientemente que el ORF9b del SARS-CoV-2, codificado por un ORF alternativo dentro del gen N, regula negativamente la inmunidad antiviral al inhibir la activación de los IFN de tipo I y III que son inducidos por las vías citosólicas de detección de dsRNA de la señalización RIG-I/MDA5-MAVS, y que la infección por SARS-CoV-2 también puede suprimir la inducción de IFNs de tipo I y III por TRIF y STING, que son proteínas de la vía citosólica de detección de ADN, y de la cascada de señalización cGAS-STING, respectivamente. Sorprendentemente, la vía cGAS-STING ha sido reportada recientemente como un impulsor crítico de las respuestas aberrantes de IFN de tipo I en casos severos de COVID-19, una enfermedad causada por un virus de ARN, no de ADN [110]. Dado que la estricta compartimentación del ADN celular en el núcleo y las mitocondrias es necesaria para evitar la detección del ADN propio, la fuente del ADN inmunoestimulador citosólico tras la infección por SARS-CoV-2 sigue siendo desconocida, pero podría explicarse por la transcripción inversa impulsada por LINE-1 tras la infección [59]. Una explicación no excluyente es que la fuente de ADN citosólico en los pacientes graves de COVID-19 es el ADN mitocondrial fragmentado dentro de las células endoteliales vasculares causado por la disfunción mitocondrial inducida por la glicoproteína Spike del SARS-CoV-2 [111]. Cuando se libera en el citosol, el ADN mitocondrial fragmentado podría activar la vía cGAS-STING dentro de las células endoteliales. Por lo tanto, es razonable plantear la hipótesis de que los ARNm de la vacuna transcritos inversamente que se acumularon en el citosol tras la activación temprana del ARNm-nms de las TEs, conduce a la activación de la vía cGAS-STING. El ADN acumulado en el citosol podría convertirse en una molécula auto-inmunoestimuladora que llevaría a la activación inmunitaria innata dependiente de cGAS/STING.
Los polimorfismos de Trex1 y la acumulación de retroelementos endógenos pueden ser la causa directa de la miocarditis tras la recepción de vacunas de ARNm
Una proteína ampliamente expresada en las células de mamíferos, la exonucleasa de ADN 3′->5′, la exonucleasa de reparación 3′ 1 (TREX1, anteriormente conocida como DNasa III), degrada el ADN monocatenario y los sustratos de ADN bicatenario eliminando nucleótidos de los extremos 3′ de las moléculas de ADN [112,113]. TREX1 ayuda a mantener la tolerancia inmunitaria innata al ADN propio citosólico eliminando sustratos de ADN para evitar el inicio de la autoinmunidad. Los estudios han demostrado que las mutaciones en TREX1 conducen a la acumulación de ADN propio en el citosol de las células deficientes en TREX1, lo que, como se ha comentado anteriormente, desencadena la inflamación sistémica y la autoinmunidad mediante la activación crónica de una respuesta de interferón tipo I mediada por cGAS-STING [114]. Ejemplos de afecciones autoinflamatorias y autoinmunes asociadas a mutaciones de TREX1 son el lupus eritematoso sistémico, el síndrome de Aicardi-Goutieres, la criofibrinogenemia, el lupus de Chilblain, la encefalitis de Cree y la vasculopatía retiniana con leucodistrofia cerebral (revisado por [115]). La acumulación excesiva o no resuelta de ADN citosólico activa directamente la vía ISD induciendo la transcripción robusta del gen TREX1 e iniciando la producción de IFN tipo I dependiente de IRF3 [116]. El aumento de los niveles de IFN de tipo I es típico de los trastornos autoinmunes, probablemente relacionado con la acumulación de ADN propio citosólico debido a la alteración de la enzima TREX1, que no mantiene la tolerancia inmunitaria innata del huésped al ADN propio y da lugar a una respuesta inmunitaria innata anormal con consecuencias clínicas. Por ejemplo, los ratones deficientes en TREX1 desarrollan una miocarditis inflamatoria linfocítica letal con cardiomiopatía dilatada progresiva e insuficiencia circulatoria, así como cambios patológicos en los órganos linfoides, tanto en el bazo como en el timo, consistentes con una cardiomiopatía autoinmune [117] debido a una respuesta dependiente del IFN que se caracteriza por una sobreexpresión dramática del ARNm del IFN-β en el tejido cardíaco. En consonancia con una patología autoinmune, el suero de los ratones deficientes en TREX1 contenía altas concentraciones de autoanticuerpos IgG que teñían fuertemente el tejido cardíaco en los ensayos de inmunohistoquímica. Los autoanticuerpos recogidos de los ratones deficientes en TREX1 fueron capaces de unirse a extractos de corazón de tipo salvaje y de tipo “knockout” indistintamente, lo que demuestra que los autoantígenos asociados con la miocarditis inflamatoria no eran específicos de los corazones “knockout” de TREX1, y se observó una autoreactividad más amplia para los sueros de los ratones deficientes en TREX1 de mayor edad, como se espera con la propagación de epítopos [116]. Estos hallazgos no deben pasarse por alto a la luz del creciente número de casos de miocarditis aguda y miopericarditis reportados en receptores de vacunas de ARNm, particularmente en varones jóvenes después de la segunda dosis [118-120], lo que llevó a la FDA a emitir una advertencia sobre el aumento de los riesgos de miocarditis y pericarditis después de la segunda dosis de una vacuna de ARNm COVID-193. Teniendo en cuenta que el gen humano TREX1 presenta mutaciones y que los polimorfismos de un solo nucleótido (SNPs) del gen TREX1 se han relacionado con resultados graves de enfermedades infecciosas [121] y afecciones autoinmunes [122] en humanos, es posible que los polimorfismos en TREX1 y en otros genes que codifican proteínas que regulan directa o indirectamente los sensores citosólicos de ADN, puedan determinar la susceptibilidad a las vacunas de ARNm-nms, influir en la respuesta a la inmunización e influir en la susceptibilidad a trastornos inflamatorios graves, incluida la miocarditis, tras la vacunación COVID-19 de ARNm.
3 https://www.fda.gov/media/154869/download
Prueba experimental de nuestra hipótesis
Nuestra hipótesis debe ser probada experimentalmente utilizando un animal modelo, como la rata, con respuestas inmunes similares a ARN y TEs extraños, incluyendo LINE-1, de los humanos. Nuestra hipótesis también tendría que ser probada en un subconjunto de individuos vacunados y no vacunados, utilizando un análisis comparativo genómico de alta resolución de transcripciones de genes inmunes y de TEs expresados diferencialmente. Este enfoque arrojaría luz sobre la conexión entre las TEs y las redes de regulación génica inflamatoria desencadenadas por el ARN y el ADN citosólicos, y contribuiría a nuestra comprensión del riesgo genotóxico, mutagénico, carcinogénico e inmunopatogénico que suponen las vacunas de ARNm-nms.
Las cuestiones que habría que abordar serían si: 1) la expresión de ARNm de las TEs difiere entre los individuos vacunados y los no vacunados, 2) la expresión de ARNm de TREX-1 difiere entre los individuos vacunados y los no vacunados, 3) la expresión de ARNm de los INFs, IRF3, marcadores del inflamasoma difiere entre los individuos vacunados y los no vacunados, y 4) si los autoanticuerpos IgG y la reactividad detectable contra el tejido cardíaco se observan con mayor frecuencia en los individuos vacunados que en los no vacunados.
Consecuencias y debate
Hemos argumentado y presentado pruebas de que los ARNm de las vacunas pueden causar una cascada de respuestas antivirales innatas celulares, provocando la regulación al alza de las TEs endógenas, así como la activación de los sensores de ARN y ADN a través de vías conservadas que implican la producción de IFN, promoviendo así la expresión de cientos de genes diana de IFN que pueden mantener un estado antiviral crónico dentro de las células transfectadas por la vacuna y las células vecinas. También hemos sugerido un nuevo mecanismo que podría subyacer a la respuesta innata a los ARNm-nms. Diferentes factores del huésped pueden coordinar las respuestas al ARN-nms a través de las vías sensoriales intrínsecas del ARN y el ADN, y las variaciones genéticas interindividuales, como los SNPs o las variantes de empalme de los transcritos de las moléculas de señalización clave, pueden dificultar la eliminación precisa de los ácidos nucleicos citosólicos propios y ajenos, lo que conduce a respuestas proinflamatorias sostenidas y reguladas al alza y aumenta el riesgo de afecciones autoinflamatorias y autoinmunes, la inestabilidad genómica y el cáncer. Por lo tanto, la exposición y la subsiguiente acumulación de ARNm-nms podría aumentar la complejidad de las respuestas celulares intracelulares a los ácidos nucleicos extraños, regulando al alza las TEs y la señalización del IFN a través de una vía ascendente, aún no caracterizada, independiente de TLR-, RIG-I-, MDA-5, IFITs y cGAS-STING. Esto supondría un nuevo paradigma en nuestra comprensión de las respuestas celulares a las aplicaciones terapéuticas del ARNm sintético. Las modificaciones realizadas en las vacunas de ARNm-nms confieren estabilidad intracelular al ARNm [32] y aumentan la eficiencia de la traducción [33], pero también podrían ser un determinante importante de las respuestas autoinflamatorias y autoinmunes si, como se ha hipotetizado, activan las TEs y otros sensores de ácidos nucleicos, conducen a la expresión de interferones de tipo 1 y citoquinas proinflamatorias, y afectan a la capacidad innata de la célula para discriminar los motivos citosólicos no propios frente a los propios [34]. Los motivos citosólicos propios [123] interrumpen la tolerancia inmunitaria innata del huésped al propio ADN citosólico.
Los IFNs son sintetizados y secretados por todos los tipos de células cuando sus receptores de superficie celular o citoplasmáticos identifican patrones moleculares virales [124]. La activación adecuada y oportuna de los sensores de ácido nucleico es esencial para que el huésped elimine los virus infecciosos. Sin embargo, aún se desconoce el impacto del ARNm-nms en los sensores de ácidos nucleicos y el alcance y las consecuencias de las respuestas intracelulares a estos ácidos nucleicos persistentes. La inducción de un estado celular antiviral sostenido mediante la regulación al alza de genes relevantes, incluidos los que codifican el IFN-α y el IFN-β, tras la vacunación con ARNm-nms, probablemente conducirían a la regulación crónica de una red de genes proinflamatorios que podría predisponer a condiciones autoinflamatorias y autoinmunes. Además, el estado proinflamatorio y la activación de los sensores intracelulares de ARN y ADN desilenciarían los retroelementos endógenos. Estos acontecimientos moleculares aumentarían el riesgo de inestabilidad genómica, cromosómica y celular, y de carcinogénesis.
Aunque los modelos de ratón del síndrome respiratorio de Oriente Medio (MERS) [125], el SARS- CoV [126] y la gripe [127] muestran una vigorosa inducción de los IFN de tipo I y III, la implicación de estas citoquinas en los pacientes con COVID-19 es controvertida. Broggi et al. [128] encontraron que los niveles de ARNm de IFN en los hisopos naso-orofaríngeos de pacientes con COVID-19 grave no diferían de los de los controles sanos. En cambio, el líquido de lavado broncoalveolar de los pacientes con enfermedad grave presentaba niveles elevados de citoquinas inflamatorias y de IFN de tipo I (IFN-α e IFN-β) y -III (IFN-λ). Esto es coherente con la participación de los IFN de tipo III en la respuesta inmunitaria antiviral en las superficies epiteliales durante las primeras fases de la infección viral [128], y sugiere una actividad coordinada de los IFN de tipo I y de tipo III durante la interacción de las respuestas inmunitarias innata y adaptativa en las barreras respiratoria y gastrointestinal. En un reciente análisis comparativo de las respuestas inmunitarias a la infección natural por el SARS- CoV-2 frente a las respuestas inmunitarias a la vacunación con ARNm de COVID, los perfiles fenotípicos y transcripcionales de las células inmunitarias revelaron una sorprendente regulación al alza de los IFNs de tipo I y de tipo II en los pacientes con COVID-19, pero no en los individuos vacunados [129]. Estas observaciones se interpretaron como consistentes con la idea de que las vacunas de ARNm anti-COVID-19 suprimen activamente la señalización de IFN de tipo I mientras que provocan una respuesta inmune adaptativa robusta. Basándose en las observaciones de Ivanova et al. [129] y utilizando informes de eventos adversos tras la vacunación de la base de datos VAERS, Seneff et al. [130] argumentaron que la vacunación de ARNm contra el SARS-CoV-2 deteriora la señalización del IFN de tipo I, y puede afectar al control regulador de la síntesis de proteínas y a la oncovigilancia, preparando el terreno para un mayor riesgo de neuro degeneración, trombocitopenia inmunitaria, miocarditis, parálisis de Bell, enfermedad hepática, supresión de las respuestas inmunitarias adaptativas, disminución de la reparación del daño del ADN y tumorigénesis [130]. Nosotros mantenemos un punto de vista complementario, ya que proponemos que la distinta regulación de los IFNs entre los individuos vacunados con ARNm-nms y los infectados de forma natural refleja las diferencias que surgen de las células diana y las vías de señalización molecular entre la infección natural y las vacunas con ARNm-nms. Las superficies epiteliales de los tractos respiratorio y entérico son el principal campo de batalla de las infecciones naturales [131], mientras que la administración intramuscular, la distribución sistémica y la acumulación tisular de la vacuna de ARNm-nms evaden las barreras naturales de la mucosa, lo que lleva a señales de detección de peligro y a la detección intracelular de ADN y ARN no propios a nivel sistémico. Ya hay algunas pruebas experimentales de ello.
Tras la administración intratraqueal de un análogo sintético del ARN de doble cadena (poliinosina:ácido policitidílico; poli I:C) en ratones, que estimula tanto el TLR3 como la vía RIG-I- MDA-5 in vivo [132], las células dendríticas residentes en el pulmón expresaron los niveles más altos de transcripción de IFN-λ, tanto en la fase inicial como en la tardía tras la administración de poli I:C. En cambio, las células epiteliales, los monocitos y los macrófagos alveolares expresaron IFN de tipo I y citoquinas proinflamatorias, pero no IFN-λ, en respuesta al poli (I:C). En consonancia con los datos in vivo, la estimulación in vitro de TLR7 sólo indujo la regulación al alza de las citoquinas proinflamatorias, mientras que la activación de RIG-I y MDA-5 a través de la administración intracelular de poli (I:C) y de ARN de horquilla trifosfato (3p-hpRNA) indujo altos niveles de IFN de tipo I, pero no de tipo III, de forma dependiente de MAVS [128]. Proponemos que la supresión activa de la producción de IFN de tipo I que se ha observado en individuos vacunados [129] y que ha sido discutida por Seneff et al. [130] refleja una desregulación de la señalización de IFN-tipo I desencadenada por la activación del inflamasoma NLRP3, AIM2 o MxA por moléculas derivadas del huésped reclutadas al detectar indicadores endógenos de peligro o estrés celular [133], como la acumulación citosólica de ARNm sintético, productos de escisión de ARN generados por la vía de la ARNasa L antiviral o ADN retrotranscrito. La activación del inflamasoma se produce en respuesta a activadores propios y ajenos (revisado por [134]), y puede ser tanto protectora como perjudicial, impulsando la inmunopatología porque la IL-1β estimula las respuestas de inflamación sistémica mediante la activación de las vías de señalización NF-κB y c-Jun N-terminal kinase, lo que conduce a tormentas de citoquinas, comunes en las enfermedades inflamatorias agudas [28]. Por lo tanto, la activación del inflamasoma y la producción de IL-1β están estrechamente reguladas durante la infección viral para evitar una respuesta hiperinflamatoria perjudicial. El IFN de tipo I actúa como un potente regulador negativo del inflamasoma NLRP3 y tiene un doble papel, como potente agente antiviral y como regulador inmunitario homeostático. La activación del inflamasoma también puede tener un papel regulador en la defensa antiviral innata, impidiendo la producción de IFN mediada por cGAS-STING durante la infección con virus de ADN [135], revelando un circuito regulador en el que los IFN de tipo I inhiben el inflamasoma y el inflamasoma activado también inhibe la producción de IFN de tipo I [136].
El SARS-CoV-2 y otros coronavirus humanos pueden activar el inflamasoma en las células infectadas [137,138], y los marcadores séricos del inflamasoma están relacionados con la gravedad de la COVID-19 [139]. En las Células Mononucleares de Sangre Periférica (PBMCs) de pacientes con COVID-19 de moderada a grave y en los tejidos de pacientes post mortem en la autopsia, se activó el inflamasoma NLRP3 [139]. Sin embargo, aún se desconoce si las vacunas de ARNm-nms pueden también, directa o indirectamente, activar los inflamasomas de forma dependiente o independiente del IFN y, tras su activación, inhibir la producción de IFN tipo I y tipo III.
Hasta ahora, la base de la inmunogenicidad inducida por el ARNm-nms todavía no se entiende del todo.
Por ejemplo, la metilación 2′-O del ARNm impide el reconocimiento por parte de las proteínas de unión al ARN inducidas por el IFN [140], y varios estudios que abordan la cuestión de las modificaciones del extremo 5′ del ARN sintético en la afinidad de unión a RIG-I y su impacto en la activación de la señalización inmune innata han sugerido que las modificaciones del extremo 5′ pueden impulsar una señalización de IFN fuerte, sub óptima o abolida (revisado por [136]), mientras que el impacto de las modificaciones del extremo 5′ del ARN sintético en la activación de MDA-5 o cGAS aún no se ha determinado. Necesitamos urgentemente estudios experimentales controlados para comprender mejor la seguridad de las vacunas de ARNm. En concreto, necesitamos saber si el ARNm-nms activa sensores de ácidos nucleicos intracelulares diferentes a los que se activan durante las infecciones por SARS-Cov-2, si el ARNm-nms es detectado temprana y directamente por sensores intrínsecos o dianas celulares de forma dependiente o independiente del IFN, y debemos comprender los mecanismos moleculares que subyacen a la regulación ascendente temprana y a la acumulación citosólica de TEs como fuente potencial de auto-ADN estimulante inmunológico, inestabilidad genómica y mutagénesis, debido a un aumento de la transcripción inversa mediada por LINE-1 y de la integración. Se sabe que las células con vías de eliminación de ADN propio deterioradas muestran inestabilidad genómica y un mayor riesgo de transformación maligna. Por lo tanto, los individuos con polimorfismos genéticos particulares en los genes que codifican los sensores de ADN, como TREX1, que están expuestos al estrés celular y a los estímulos inflamatorios relacionados con el ARNm-nms y con la acumulación de ADN tras la regulación ascendente de los TEs, pueden tener más riesgo de desarrollar trastornos inflamatorios y autoinmunes graves, y carcinogénesis. Si esto es así, el enfoque de «talla única» de la vacunación masiva con tecnología de ARNm no sería una medida de salud pública segura para la humanidad.
Si nuestra hipótesis se confirmara, las implicaciones para la salud pública serían asombrosas y terribles en el contexto de la vacunación masiva contra la COVID-19 que ya se está llevando a cabo, especialmente si el ARNm-nms entra en el cerebro [81], la médula ósea [83] y -si ya está presente en el vacunado- en las células cancerosas o precancerosas [141], o si la vacuna se administra a las mujeres al principio de su embarazo y el ARNm-nms transfecta las células embrionarias [76]. Es lógico que, si se demuestra que nuestra hipótesis es correcta, cualquier otra vacuna de ARNm debería ser investigada a fondo para comprender el sensor citoplásmico y nuclear, los factores intrínsecos y las vías de señalización activadas por cada una de las modificaciones sintéticas simples y combinadas de la tapa 5′, el contenido de GC, las colas de poliA y las UTR realizadas en el ARNm de la vacuna, con el fin de dilucidar por completo el alcance de sus mecanismos de acción de señalización descendente y los impactos potenciales en la salud. Los conocimientos que se obtengan de estos estudios serán cruciales para comprender, más allá de las suposiciones no probadas, la seguridad de las vacunas de ARNm y de las terapias basadas en ARNm en la salud humana.
Leyendas de las figuras
Figura 1. Representación esquemática de nuestra hipótesis propuesta. Tras la administración intracelular de la vacuna (1), el ARNm-nms de la vacuna se libera de las nanopartículas lipídicas al citosol (2) y se acumula en el citosol (3), lo que puede desestabilizar la expresión de la TE (4), dando lugar a la activación del ARN extraño y de los sensores de ADN citosólicos, como los RLR, RIG-I, MDA-5 y TREX1, y potenciando la expresión de citoquinas proinflamatorias e IFN de tipo I (5). La actividad de los TEs puede provocar daños en el ADN a través de la mutagénesis por inserción y la inestabilidad genómica, y potenciar la expresión de citoquinas proinflamatorias e IFN de tipo I (6). La activación del inflamasoma también puede tener un papel regulador en la prevención de la producción de IFN de tipo I mediada por cGAS-STING, estableciendo así un circuito regulador crónico en el que los IFN de tipo I inhiben el inflamasoma y el inflamasoma activado también inhibe la producción de IFN de tipo I (no se muestra en la figura).
Literatura citada
- Wolff JA, Malone RW, Williams P, Chong W, Acsadi G, Jani A, et al. Transferencia directa de genes al músculo del ratón in vivo. Science (1979) 1990;247:1465-8. https://doi.org/10.1126/science.1690918.
- Martinon F, Krishnan S, Lenzen G, Magné R, Gomard E, Guillet J-G, et al. Inducción de linfocitos T citotóxicos específicos de virus in vivo mediante ARNm atrapado en liposomas. European Journal of Immunology 1993;23:1719-22. https://doi.org/10.1002/eji.1830230749.
- Boczkowski D, Nair SK, Snyder D, Gilboa E. Dendritic cells pulsed with RNA are potent antigen-presenting cells in vitro and in vivo. Journal of Experimental Medicine 1996;184:465-72. https://doi.org/10.1084/jem.184.2.465.
- Hoerr I, Obst R, Rammensee H, Jung G. La aplicación in vivo de ARN conduce a la inducción de linfocitos T citotóxicos y anticuerpos específicos. European Journal of Immunology 2000;30:1-7.
- Hu B, Zhong L, Weng Y, Peng L, Huang Y, Zhao Y, et al. Therapeutic siRNA: state of the art. Signal Transduction and Targeted Therapy 2020;5:101. https://doi.org/10.1038/s41392-020-0207-x.
- Kaur SP, Gupta V. Vacuna COVID-19: Un informe exhaustivo de la situación. Virus Research 2020;288:198114. https://doi.org/10.1016/j.virusres.2020.198114.
- van Rostenberghe H. Primum Non Nocere. Malaysian Journal of Medical Sciences 2021;28:122-4. https://doi.org/10.21315/mjms2021.28.1.17.
- Doulberis M, Papaefthymiou A, Kotronis G, Gialamprinou D, Soteriades ES, Kyriakopoulos A, et al. ¿Garantiza la vacunación COVID-19 el principio clásico «ofelein i mi vlaptin»? Medicina (B Aires) 2021;57:253. https://doi.org/10.3390/medicina57030253.
- Lecroy K. La mentira del primum non nocere. Am Fam Physician 2001;64:1942.
- Cardozo T, Veazey R. Divulgación del consentimiento informado a los sujetos de ensayos de vacunas sobre el riesgo de que las vacunas COVID-19 empeoren la enfermedad clínica. International Journal of Clinical Practice 2021;75. https://doi.org/10.1111/ijcp.13795.
- Bruno R, McCullough PA, Forcades I Villa T, Henrion-Caude A, García-Gasca T, Zaitzeva GP, et al. Vacunación masiva contra el SARS-CoV-2: Preguntas urgentes sobre la seguridad de la vacuna que exigen respuestas de las agencias sanitarias internacionales, las autoridades reguladoras, los gobiernos y los desarrolladores de vacunas. Preprint 2021.
- Benteyn D, Heirman C, Bonehill A, Thielemans K, Breckpot K. Vacunas de células dendríticas basadas en ARNm. Expert Review of Vaccines 2015;14:161-76. https://doi.org/10.1586/14760584.2014.957684.
- Chavda VP, Hossain MK, Beladiya J, Apostolopoulos V. Nucleic Acid Vaccines for COVID-19: A Paradigm Shift in the Vaccine Development Arena. Biologics 2021;1:337–56. https://doi.org/10.3390/biologics1030020.
- Anand P, Stahel VP. La seguridad de las vacunas de ARNm Covid-19: una revisión. Patient Safety in Surgery 2021;15:20. https://doi.org/10.1186/s13037-021-00291-9.
- Sahin U, Karikó K, Türeci Ö. mRNA-based therapeutics – developing a new class of drugs. Nature Reviews Drug Discovery 2014;13:759-80. https://doi.org/10.1038/nrd4278.
- Kreiter S, Diken M, Pascolo S, Nair SK, Thielemans KM, Geall A. RNA Vaccination Therapy: Avances en un campo emergente. Journal of Immunology Research 2016;2016:1-2. https://doi.org/10.1155/2016/9703914.
- Wang Z, Troilo PJ, Wang X, Griffiths TG, Pacchione SJ, Barnum AB, et al. Detección de la integración del ADN plasmídico en el ADN genómico del huésped tras la inyección intramuscular y la electroporación. Gene Therapy 2004;11:711-21. https://doi.org/10.1038/sj.gt.3302213.
- Harui A, Suzuki S, Kochanek S, Mitani K. Frequency and Stability of Chromosomal Integration of Adenovirus Vectors. Journal of Virology 1999;73:6141-6. https://doi.org/10.1128/JVI.73.7.6141-6146.1999.
- Zheng C, Baum BJ, Iadarola MJ, O’Connell BC. Integración genómica y expresión génica mediante un vector adenoviral modificado. Nature Biotechnology 2000;18:176-80. https://doi.org/10.1038/72628.
- Aldén M, Olofsson Falla F, Yang D, Barghouth M, Luan C, Rasmussen M, et al. Intracelular Reverse Transcription of Pfizer BioNTech COVID-19 mRNA Vaccine BNT162b2 In Vitro in Human Liver Cell Line. Current Issues in Molecular Biology 2022;44:1115-26. https://doi.org/10.3390/cimb44030073.
- Lambert P-H, Ambrosino DM, Andersen SR, Baric RS, Black SB, Chen RT, et al. Informe resumido de consenso para la reunión del CEPI/BC del 12-13 de marzo de 2020: Evaluación del riesgo de aumento de la enfermedad con las vacunas COVID- 19. Vaccine 2020;38:4783–91. https://doi.org/10.1016/j.vaccine.2020.05.064.
- Pardi N, Hogan MJ, Porter FW, Weissman D. Vacunas de ARNm: una nueva era en vacunología. Nature Reviews Drug Discovery 2018;17:261-79. https://doi.org/10.1038/nrd.2017.243.
- Qin S, Tang X, Chen Y, Chen K, Fan N, Xiao W, et al. Terapias basadas en ARNm: herramientas poderosas y versátiles para combatir enfermedades. Signal Transduction and Targeted Therapy 2022;7:166. https://doi.org/10.1038/s41392- 022-01007-w.
- Yoneyama M, Kikuchi M, Natsukawa T, Shinobu N, Imaizumi T, Miyagishi M, et al. La ARN helicasa RIG-I tiene una función esencial en las respuestas antivirales innatas inducidas por el ARN de doble cadena. Nature Immunology 2004;5:730-7. https://doi.org/10.1038/ni1087.
- Goubau D, Deddouche S, Reis e Sousa C. Cytosolic Sensing of Viruses. Immunity 2013;38:855–69. https://doi.org/10.1016/j.immuni.2013.05.007.
- Barbalat R, Lau L, Locksley RM, Barton GM. El receptor tipo Toll 2 en los monocitos inflamatorios induce el interferón tipo I en respuesta a ligandos virales pero no bacterianos. Nature Immunology 2009;10:1200-7. https://doi.org/10.1038/ni.1792.
- Orzalli MH, Kagan JC. Apoptosis y Necroptosis como estrategias de defensa del huésped para prevenir la infección viral. Trends in Cell Biology 2017;27:800-9. https://doi.org/10.1016/j.tcb.2017.05.007.
- Tate MD, Mansell A. Una actualización sobre el inflamasoma NLRP3 y la gripe: ¿el camino hacia la redención o la perdición? Current Opinion in Immunology 2018;54:80-5. https://doi.org/10.1016/j.coi.2018.06.005.
- Yan N, Chen ZJ. Inmunidad antiviral intrínseca. Nature Immunology 2012;13:214- 22. https://doi.org/10.1038/ni.2229.
- Diamond MS, Farzan M. The broad-spectrum antiviral functions of IFIT and IFITM proteins. Nature Reviews Immunology 2013;13:46-57. https://doi.org/10.1038/nri3344.
- Chatterjee S, Basler CF, Amarasinghe GK, Leung DW. Molecular Mechanisms of Innate Immune Inhibition by Non-Segmented Negative-Sense RNA Viruses. Journal of Molecular Biology 2016;428:3467-82. https://doi.org/10.1016/j.jmb.2016.07.017.
- Nance KD, Meier JL. Modificaciones en una emergencia: El papel de la N1- metilpseudouridina en las vacunas COVID-19. ACS Central Science 2021;7:748-56. https://doi.org/10.1021/acscentsci.1c00197.
- Kim SC, Sekhon SS, Shin W-R, Ahn G, Cho B-K, Ahn J-Y, et al. Modificaciones de elementos estructurales de vacunas de ARNm para mejorar la estabilidad del ARNm y la eficiencia de la traducción. Molecular & Cellular Toxicology 2022;18:1-8. https://doi.org/10.1007/s13273-021-00171-4.
- Durbin AF, Wang C, Marcotrigiano J, Gehrke L. RNAs Containing Modified Nucleotides Fail To Trigger RIG-I Conformational Changes for Innate Immune Signaling. MBio 2016;7. https://doi.org/10.1128/mBio.00833-16.
- Karikó K, Ni H, Capodici J, Lamphier M, Weissman D. El ARNm es un ligando endógeno para el receptor 3 tipo Toll. Journal of Biological Chemistry 2004;279:12542-50. https://doi.org/10.1074/jbc.M310175200.
- Drews K, Tavernier G, Demeester J, Lehrach H, de Smedt SC, Rejman J, et al. The cytotoxic and immunogenic hurdles associated with non-viral mRNA-mediated reprogramming of human fibroblasts. Biomaterials 2012;33:4059–68. https://doi.org/10.1016/j.biomaterials.2012.02.025.
- Rautsi O, Lehmusvaara S, Salonen T, Häkkinen K, Sillanpää M, Hakkarainen T, et al. Respuesta del interferón tipo I contra la transferencia de genes virales y no virales en líneas celulares primarias y tumorales humanas. The Journal of Gene Medicine 2007;9:122-35. https://doi.org/10.1002/jgm.997.
- Dias Junior AG, Sampaio NG, Rehwinkel J. A Balancing Act: MDA5 en la inmunidad antiviral y la autoinflamación. Trends in Microbiology 2019;27:75-85. https://doi.org/10.1016/j.tim.2018.08.007.
- Rehwinkel J, Gack MU. RIG-I-like receptors: their regulation and roles in RNA sensing. Nature Reviews Immunology 2020;20:537-51. https://doi.org/10.1038/s41577-020-0288-3.
- Pepini T, Pulichino A-M, Carsillo T, Carlson AL, Sari-Sarraf F, Ramsauer K, et al. Inducción de una respuesta antiviral mediada por IFN mediante una vacuna de ARN autoamplificante: Implicaciones para el diseño de vacunas. The Journal of Immunology 2017;198:4012-24. https://doi.org/10.4049/jimmunol.1601877.
- Röltgen K, Nielsen SCA, Silva O, Younes SF, Zaslavsky M, Costales C, et al. Impronta inmunológica, amplitud del reconocimiento de variantes y respuesta del centro germinal en la infección y la vacunación del SARS-CoV-2 humano. Cell 2022;185:1025-1040.e14. https://doi.org/10.1016/j.cell.2022.01.018.
- Hornung V, Ellegast J, Kim S, Brzózka K, Jung A, Kato H, et al. El ARN 5′- trifosfato es el ligando de RIG-I. Science (1979) 2006;314:994-7. https://doi.org/10.1126/science.1132505.
- Pichlmair A, Schulz O, Tan CP, Näslund TI, Liljeström P, Weber F, et al. RIG-I- Mediated Antiviral Responses to Single-Stranded RNA Bearing 5′-Phosphates. Science (1979) 2006;314:997-1001. https://doi.org/10.1126/science.1132998.
- Schmidt A, Schwerd T, Hamm W, Hellmuth JC, Cui S, Wenzel M, et al. El ARN 5′-trifosfato requiere estructuras de bases apareadas para activar la señalización antiviral a través de RIG-I. Proceedings of the National Academy of Sciences 2009;106:12067-72. https://doi.org/10.1073/pnas.0900971106.
- Schlee M, Roth A, Hornung V, Hagmann CA, Wimmenauer V, Barchet W, et al. El reconocimiento del 5′ trifosfato por la helicasa RIG-I requiere un ARN de doble cadena corto y romo como el que contiene el Panhandle del virus de cadena negativa. Immunity 2009;31:25–34. https://doi.org/10.1016/j.immuni.2009.05.008.
- Kato H, Takeuchi O, Mikamo-Satoh E, Hirai R, Kawai T, Matsushita K, et al. Reconocimiento dependiente de la longitud de los ácidos ribonucleicos de doble cadena por el gen-I inducible por ácido retinoico y el gen 5 asociado a la diferenciación del melanoma. Journal of Experimental Medicine 2008;205:1601-10. https://doi.org/10.1084/jem.20080091.
- Wu B, Peisley A, Richards C, Yao H, Zeng X, Lin C, et al. Base estructural para el reconocimiento de dsRNA, la formación de filamentos y la activación de la señal antiviral por MDA5. Cell 2013;152:276–89. https://doi.org/10.1016/j.cell.2012.11.048.
- Fensterl V, Sen GC. Interferon-Induced Ifit Proteins: Their Role in Viral Pathogenesis. Journal of Virology 2015;89:2462-8. https://doi.org/10.1128/JVI.02744-14.
- Pichlmair A, Lassnig C, Eberle C-A, Górna MW, Baumann CL, Burkard TR, et al. IFIT1 es una proteína antiviral que reconoce el ARN 5′-trifosfato. Nature Immunology 2011;12:624-30. https://doi.org/10.1038/ni.2048.
- Daffis S, Szretter KJ, Schriewer J, Li J, Youn S, Errett J, et al. La metilación 2′-O de la tapa del ARNm viral evade la restricción del huésped por los miembros de la familia IFIT. Nature 2010;468:452-6. https://doi.org/10.1038/nature09489.
- Schmidt A, Rothenfusser S, Hopfner K-P. Sensing of viral nucleic acids by RIG-I: From translocation to translation. European Journal of Cell Biology 2012;91:78-85. https://doi.org/10.1016/j.ejcb.2011.01.015.
- Tinari S. The EMA covid-19 data leak, and what it tells us about mRNA instability. BMJ 2021:n627. https://doi.org/10.1136/bmj.n627.
- Bahl K, Senn JJ, Yuzhakov O, Bulychev A, Brito LA, Hassett KJ, et al. Demostración preclínica y clínica de la inmunogenicidad de las vacunas de ARNm contra los virus de la gripe H10N8 y H7N9. Molecular Therapy 2017;25:1316-27. https://doi.org/10.1016/j.ymthe.2017.03.035.
- Belyi VA, Levine AJ, Skalka AM. Unexpected Inheritance: Múltiples integraciones de antiguas secuencias de Bornavirus y Ebolavirus/Marburgvirus en genomas de vertebrados. PLoS Pathogens 2010;6:e1001030. https://doi.org/10.1371/journal.ppat.1001030.
- Klenerman P, Hengartner H, Zinkernagel RM. Un virus de ARN no retroviral persiste en forma de ADN. Nature 1997;390:298-301. https://doi.org/10.1038/36876.
- Geuking MB, Weber J, Dewannieux M, Gorelik E, Heidmann T, Hengartner H, et al. La recombinación del retrotransposón y el virus de ARN exógeno da lugar a la integración del ADNc no retroviral. Science (1979) 2009;323:393-6. https://doi.org/10.1126/science.1167375.
- Shimizu A, Nakatani Y, Nakamura T, Jinno-Oue A, Ishikawa O, Boeke JD, et al. Caracterización del ADN citoplasmático complementario a los virus de ARN no retrovirales en células humanas. Scientific Reports 2015;4:5074. https://doi.org/10.1038/srep05074.
- Horie M, Honda T, Suzuki Y, Kobayashi Y, Daito T, Oshida T, et al. Elementos endógenos de virus de ARN no retroviral en genomas de mamíferos. Nature 2010;463:84-7. https://doi.org/10.1038/nature08695.
- Zhang L, Richards A, Barrasa MI, Hughes SH, Young RA, Jaenisch R. El ARN del SARS-CoV-2 de transcripción inversa puede integrarse en el genoma de células humanas cultivadas y puede expresarse en tejidos derivados de pacientes. Proceedings of the National Academy of Sciences 2021;118. https://doi.org/10.1073/pnas.2105968118.
- Wells JN, Feschotte C. A Field Guide to Eukaryotic Transposable Elements. Annual Review of Genetics 2020;54:539-61. https://doi.org/10.1146/annurev-genet-040620- 022145.
- Grandi N, Tramontano E. HERV Envelope Proteins: Papel fisiológico y potencial patogénico en el cáncer y la autoinmunidad. Frontiers in Microbiology 2018;9. https://doi.org/10.3389/fmicb.2018.00462.
- Macchietto MG, Langlois RA, Shen SS. Regulación al alza de la expresión de elementos transponibles inducida por virus en células huésped humanas y de ratón. Life Science Alliance 2020;3:e201900536. https://doi.org/10.26508/lsa.201900536.
- Chuong EB, Elde NC, Feschotte C. Evolución reguladora de la inmunidad innata mediante la cooptación de retrovirus endógenos. Science (1979) 2016;351:1083-7. https://doi.org/10.1126/science.aad5497.
- Zhao K, Du J, Peng Y, Li P, Wang S, Wang Y, et al. LINE1 contribuye a la autoinmunidad a través de las vías de detección de ARN mediadas por RIG-I y MDA5. Journal of Autoimmunity 2018;90:105-15. https://doi.org/10.1016/j.jaut.2018.02.007.
- Tunbak H, Enriquez-Gasca R, Tie CHC, Gould PA, Mlcochova P, Gupta RK, et al. El complejo HUSH es un guardián del interferón tipo I a través de la regulación epigenética de LINE-1s. Nature Communications 2020;11:5387. https://doi.org/10.1038/s41467- 020-19170-5.
- Gázquez-Gutiérrez A, Witteveldt J, Heras SR, Macias S. Detección de elementos transponibles por el sistema inmune innato antiviral. RNA 2021;27:735-52. https://doi.org/10.1261/rna.078721.121.
- Lander ES, Linton LM, Birren B, Nusbaum C, Zody MC, Baldwin J, et al. Secuenciación y análisis iniciales del genoma humano. Nature 2001;409:860- 921. https://doi.org/10.1038/35057062.
- Smit AFA, Tóth G, Riggs AD, Jurka J. Ancestral, Mammalian-wide Subfamilies of LINE-1 Repetitive Sequences. Journal of Molecular Biology 1995;246:401-17. https://doi.org/10.1006/jmbi.1994.0095.
- Sánchez-Luque FJ, Kempen M-JHC, Gerdes P, Vargas-Landin DB, Richardson SR, Troskie R-L, et al. Evasión de LINE-1 de la represión epigenética en humanos. Molecular Cell 2019;75:590-604.e12. https://doi.org/10.1016/j.molcel.2019.05.024.
- Brouha B, Schustak J, Badge RM, Lutz-Prigge S, Farley AH, Moran J v., et al. Los L1 calientes representan la mayor parte de la retrotransposición en la población humana. Proceedings of the National Academy of Sciences 2003;100:5280-5. https://doi.org/10.1073/pnas.0831042100.
- Esnault C, Maestre J, Heidmann T. Los retrotransposones LINE humanos generan pseudogenes procesados. Nature Genetics 2000;24:363-7. https://doi.org/10.1038/74184.
- Soifer HS. ¿Interfieren los ARN pequeños con LINE-1? Journal of Biomedicine and Biotechnology 2006;2006:1-8. https://doi.org/10.1155/JBB/2006/29049.
- Baba Y, Murata A, Watanabe M, Baba H. Implicaciones clínicas de los niveles de metilación de LINE-1 en pacientes con cáncer gastrointestinal. Surgery Today 2014;44:1807-16. https://doi.org/10.1007/s00595-013-0763-6.
- Zhao K, Du J, Han X, Goodier JL, Li P, Zhou X, et al. Modulación de la retrotransposición de LINE-1 y Alu/SVA por SAMHD1 relacionado con el síndrome de Aicardi-Goutières. Cell Reports 2013;4:1108-15. https://doi.org/10.1016/j.celrep.2013.08.019.
- Hu S, Li J, Xu F, Mei S, le Duff Y, Yin L, et al. SAMHD1 inhibe la retrotransposición de LINE-1 promoviendo la formación de gránulos de estrés. PLOS Genetics 2015;11:e1005367. https://doi.org/10.1371/journal.pgen.1005367.
- Muñoz-López M, Vilar R, Philippe C, Rahbari R, Richardson SR, Andres-Anton M, et al. La retrotransposición de LINE-1 afecta al genoma de los embriones humanos de preimplantación y a los tejidos extraembrionarios. . BioRxiv 2019.
- Klawitter S, Fuchs N v., Upton KR, Muñoz-Lopez M, Shukla R, Wang J, et al. La reprogramación desencadena la retrotransposición endógena de L1 y Alu en células madre pluripotentes humanas. Nature Communications 2016;7:10286. https://doi.org/10.1038/ncomms10286.
- Protasova MS, Andreeva TV, Rogaev EI. Factores que regulan la actividad de los retrotransposones LINE1. Genes (Basel) 2021;12:1562. https://doi.org/10.3390/genes12101562.
- Faulkner GJ, García-Pérez JL. Mosaicismo L1 en mamíferos: Extensión, efectos y evolución. Trends in Genetics 2017;33:802-16. https://doi.org/10.1016/j.tig.2017.07.004.
- Bedrosian TA, Quayle C, Novaresi N, Gage FredH. La experiencia de la vida temprana impulsa la variación estructural de los genomas neuronales en ratones. Science (1979) 2018;359:1395-9. https://doi.org/10.1126/science.aah3378.
- Ormundo LF, Machado CF, Sakamoto ED, Simões V, Armelin-Correa L. LINE-1 specific nuclear organization in mice olfactory sensory neurons. Molecular and Cellular Neuroscience 2020;105:103494. https://doi.org/10.1016/j.mcn.2020.103494.
- Terry DM, Devine SE. Aberrantly High Levels of Somatic LINE-1 Expression and Retrotransposition in Human Neurological Disorders. Frontiers in Genetics 2020;10. https://doi.org/10.3389/fgene.2019.01244.
- Marasca F, Sinha S, Vadalà R, Polimeni B, Ranzani V, Paraboschi EM, et al. LINE1 se empalma en variantes de transcripción no canónicas para regular la quiescencia y el agotamiento de las células T. Nature Genetics 2022;54:180-93. https://doi.org/10.1038/s41588-021- 00989-7.
- Walsh EE, Frenck RW, Falsey AR, Kitchin N, Absalon J, Gurtman A, et al. Seguridad e inmunogenicidad de dos candidatos a la vacuna Covid-19 basada en ARN. New England Journal of Medicine 2020;383:2439-50. https://doi.org/10.1056/NEJMoa2027906.
- Sedic M, Senn JJ, Lynn A, Laska M, Smith M, Platz SJ, et al. Evaluación de la seguridad del ARNm modificado con nanopartículas lipídicas en la rata Sprague- Dawley y el mono Cynomolgus. Veterinary Pathology 2018;55:341-54. https://doi.org/10.1177/0300985817738095.
- Tanaka H, Takata N, Sakurai Y, Yoshida T, Inoue T, Tamagawa S, et al. Delivery of Oligonucleotides Using a Self-Degradable Lipid-Like Material. Pharmaceutics 2021;13:544. https://doi.org/10.3390/pharmaceutics13040544.
- Sato Y, Matsui H, Yamamoto N, Sato R, Munakata T, Kohara M, et al. La entrega altamente específica de siRNA a los hepatocitos elude la toxicidad asociada a las nanopartículas lipídicas mediada por las células endoteliales, lo que conduce a la disminución segura y eficaz del virus de la hepatitis B. Journal of Controlled Release 2017;266:216-25. https://doi.org/10.1016/j.jconrel.2017.09.044.
- McKerrow W, Wang X, Mendez-Dorantes C, Mita P, Cao S, Grivainis M, et al. La expresión de LINE- 1 en el cáncer se correlaciona con la mutación de p53, la alteración del número de copias y S punto de control de fase. Proceedings of the National Academy of Sciences 2022;119. https://doi.org/10.1073/pnas.2115999119.
- Tiwari B, Jones AE, Caillet CJ, Das S, Royer SK, Abrams JM. p53 reprime directamente los transposones humanos LINE1. Genes & Development 2020;34:1439-51. https://doi.org/10.1101/gad.343186.120.
- Marston JL, Greenig M, Singh M, Bendall ML, Duarte RRR, Feschotte C, et al. La infección por SARS-CoV-2 media la expresión diferencial de retrovirus endógenos humanos y elementos nucleares intercalados largos. JCI Insight 2021;6. https://doi.org/10.1172/jci.insight.147170.
- van der Kuyl AC. Infección por VIH y expresión de HERV: una revisión. Retrovirology 2012;9:6. https://doi.org/10.1186/1742-4690-9-6.
- Jones RB, Song H, Xu Y, Garrison KE, Buzdin AA, Anwar N, et al. El ADN del elemento retrotransponible LINE-1 se acumula en las células infectadas por el VIH-1. Journal of Virology 2013;87:13307-20. https://doi.org/10.1128/JVI.02257-13.
- Li F, Nellåker C, Sabunciyan S, Yolken RH, Jones-Brando L, Johansson A-S, et al. Derepresión transcripcional del locus ERVWE1 tras la infección del virus de la gripe A. Journal of Virology 2014;88:4328-37. https://doi.org/10.1128/JVI.03628- 13.
- Krischuns T, Günl F, Henschel L, Binder M, Willemsen J, Schloer S, et al. La fosforilación de TRIM28 aumenta la expresión de IFN-β y citoquinas proinflamatorias durante la infección por el HPAIV de las células epiteliales pulmonares humanas. Frontiers in Immunology 2018;9. https://doi.org/10.3389/fimmu.2018.02229.
- Kwun HJ, Han HJ, Lee WJ, Kim HS, Jang KL. Transactivation of the human endogenous retrovirus K long terminal repeat by herpes simplex virus type 1 immediate early protein 0. Virus Research 2002;86:93-100. https://doi.org/10.1016/S0168-1702(02)00058-8.
- Brisse M, Ly H. Comparative Structure and Function Analysis of the RIG-I-Like Receptors: RIG-I y MDA5. Frontiers in Immunology 2019;10. https://doi.org/10.3389/fimmu.2019.01586.
- Hale BG. Inmunidad antiviral desencadenada por elementos transponibles del huésped inducidos por la infección. Current Opinion in Virology 2022;52:211-6. https://doi.org/10.1016/j.coviro.2021.12.006.
- Funabiki M, Kato H, Miyachi Y, Toki H, Motegi H, Inoue M, et al. Trastornos autoinmunes asociados a la ganancia de función del sensor intracelular MDA5. Immunity 2014;40:199–212. https://doi.org/10.1016/j.immuni.2013.12.014.
- Gasior SL, Wakeman TP, Xu B, Deininger PL. El retrotransposón humano LINE-1 crea roturas de doble cadena de ADN. Journal of Molecular Biology 2006;357:1383- 93. https://doi.org/10.1016/j.jmb.2006.01.089.
- Sudhindar PD, Wainwright D, Saha S, Howarth R, McCain M, Bury Y, et al. HCV Activates Somatic L1 Retrotransposition-A Potential Hepatocarcinogenesis Pathway. Cancers (Basel) 2021;13:5079. https://doi.org/10.3390/cancers13205079.
- Situ Y, Chung L, Lee C, Ho V. Complejo MRN (MRE11-RAD50-NBS1) en el cáncer humano e implicaciones pronósticas en el cáncer colorrectal. International Journal of Molecular Sciences 2019;20:816. https://doi.org/10.3390/ijms20040816.
- Philippe C, Vargas-Landin DB, Doucet AJ, van Essen D, Vera-Otarola J, Kuciak M, et al. La activación de instancias individuales del retrotransposón L1 está restringida a los loci permisivos dependientes del tipo celular. Elife 2016;5. https://doi.org/10.7554/eLife.13926.
- de Cecco M, Ito T, Petrashen AP, Elias AE, Skvir NJ, Criscione SW, et al. L1 impulsa el IFN en las células senescentes y promueve la inflamación asociada a la edad. Nature 2019;566:73–8. https://doi.org/10.1038/s41586-018-0784-9.