Índice de contenidos
- ¿que es el síndrome metabólico?
- Causas la resistencia a la insulina
- Causas principales
- Por qué es peligrosa
- Cómo se diagnostica
- Estrategias de tratamiento
6.1 Alimentación
6.2 Ayuno intermitente
6.3 Suplementos y fármacos
6.4 Estilo de vida - Mitos comunes desmontados
- Conclusiones
- Referencias
Descargo de responsabilidad
El tratamiento del síndrome metabólico y la diabetes tipo II siempre debe realizarse bajo la
supervisión de un proveedor de atención médica calificado.
Como todas las intervenciones sugeridas en esta guía reducirán los niveles de glucosa en la sangre,
los pacientes que toman medicamentos para la diabetes deben ajustar sus medicamentos para evitar
una hipoglucemia potencialmente mortal. El control de la glucosa en sangre es fundamental,
especialmente durante la fase de inducción, y se recomienda un control continuo de la glucosa.
Esta artículo no debe considerarse para pacientes con diabetes tipo I, que tienen una deficiencia absoluta de insulina.
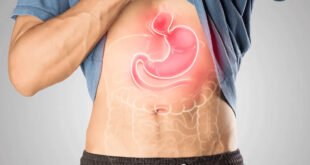
1. ¿Qué es el síndrome metabólico?
El síndrome metabólico también se denomina síndrome de resistencia a la insulina. La resistencia a la insulina constituye una de las problemáticas sanitarias de mayor prevalencia en la actualidad, subyaciendo a diversas afecciones, incluyendo la diabetes tipo 2, enfermedades cardiovasculares y otras patologías crónicas (1–5).
Según la definición de los Institutos Nacionales de la Salud, el síndrome metabólico se describe como “un grupo de afecciones que juntas aumentan el riesgo de enfermedad coronaria, diabetes, accidente cerebrovascular y otros problemas de salud graves”.
El síndrome metabólico comprende un conjunto de condiciones, tales como hipertensión arterial, hiperglucemia, acumulación excesiva de tejido adiposo en la región abdominal y dislipidemias caracterizadas por niveles anómalos de triglicéridos y colesterol. [1; 2] Estimaciones recientes sugieren que la prevalencia global del síndrome metabólico incide en aproximadamente una cuarta parte de la población mundial. [9]
Esta entidad clínica incrementa la susceptibilidad de un individuo a desarrollar diabetes tipo II, infarto de miocardio y accidente cerebrovascular, además de contribuir a la aceleración del proceso de envejecimiento.
La resistencia a la insulina es el factor etiológico común subyacente al síndrome metabólico y la diabetes tipo II. [4;5] Asimismo, existe evidencia que sugiere la posible implicación de la resistencia a la insulina en el incremento del riesgo oncológico. [1-5]
La insulina es una hormona que interviene en la metabolización de nutrientes para la producción de energía y en la regulación de la glucemia. Facilita el transporte de glucosa hacia las células, donde es utilizada como fuente energética. La resistencia a la insulina se manifiesta cuando las células de los músculos, la grasa y el hígado presentan una respuesta disminuida a la insulina, comprometiendo su capacidad para captar y utilizar la glucosa circulante como fuente de energía.
Como mecanismo compensatorio ante esta disfunción, denominada también disfunción del receptor de insulina, el páncreas incrementa la secreción de insulina. Esta elevación de la concentración de insulina, a su vez, puede propiciar un aumento en los niveles de glucosa sanguínea, lo cual es un factor precursor de la diabetes tipo II.
Una proporción significativa de individuos diagnosticados con síndrome metabólico exhibe igualmente resistencia a la insulina. La resistencia a la insulina antecede el desarrollo de prediabetes y diabetes por un periodo considerable. En consecuencia, el síndrome metabólico puede ser considerado un marcador temprano del eventual desarrollo de diabetes tipo II.
La patogenia de la resistencia a la insulina se atribuye a la confluencia de factores como la hiperglucemia, la hiperinsulinemia y la inflamación crónica. Se postula que la hiperinsulinemia y la inflamación crónica, más que la hipercolesterolemia, constituyen los mecanismos subyacentes a la elevada incidencia de enfermedades coronarias y cerebrovasculares observada en diversas poblaciones occidentales.
Este documento contiene la suficiente evidencia cientifica (más de 150 referencias) para que las madres puedan presentar a sus médicos y abogados y lograr exenciones para prevenir ser dañadas con vacunas o inyecciones génicas, que no tienen los suficientes estudios de seguridad como corresponde. Tambien sirve para educar a los médicos sin pensamiento crítico. descargar libro, click aqui
2. Causas la resistencia a la insulina
La insulina es una hormona que permite que el azúcar (glucosa) entre en las células para ser usada como energía.
Cuando existe resistencia a la insulina, ocurre lo siguiente:
- Las células no responden bien a la insulina
- El cuerpo produce más insulina para compensar
- El azúcar en sangre comienza a elevarse
Con el tiempo, esto puede llevar a prediabetes y diabetes tipo 2 (4,5).
Las causas identificadas son multifactoriales y no completamente dilucidadas. Entre ellas se encuentran la predisposición genética, una dieta caracterizada por un alto contenido calórico, azúcares y fructosa, la obesidad abdominal (visceral), el incremento del depósito lipídico en el hígado (esteatosis hepática) y la inflamación crónica.
La acumulación de lípidos en el parénquima hepático induce una mayor producción de glucosa (gluconeogénesis), exacerbando los niveles de glucosa en el torrente sanguíneo. Adicionalmente, la resistencia a la insulina promueve un incremento en la lipogénesis hepática, lo que intensifica la acumulación de lípidos intrahepáticos. Por consiguiente, la esteatosis hepática podría desempeñar una función primordial en el desarrollo de la resistencia a la insulina. [4]
El incremento en la masa de tejido adiposo (tejido adiposo blanco) y la presencia de obesidad abdominal se postulan como elementos cruciales en la patogénesis de la resistencia a la insulina, dada la estrecha correlación observada entre la incidencia de ambas condiciones.
Históricamente, el tejido adiposo blanco (WAT, por sus siglas en inglés) se conceptualizaba exclusivamente como un reservorio para el almacenamiento de lípidos. No obstante, investigaciones recientes han redefinido su papel, reconociéndolo como un tejido metabólicamente activo. [6-8] Los adipocitos blancos se distribuyen tanto en el compartimento subcutáneo (grasa subcutánea) como en el visceral (grasa visceral).
El tejido adiposo subcutáneo representa un sitio fisiológicamente apropiado para el almacenamiento de lípidos, particularmente en respuesta a las demandas energéticas. En contraste, la acumulación de grasa entre los órganos se considera un proceso inadecuado y se designa como grasa ectópica o visceral.
La medición de la circunferencia de la cintura constituye un indicador fiable de la presencia de grasa visceral y esteatosis hepática. Es fundamental destacar que el tejido adiposo blanco (WAT) secreta diversas moléculas con propiedades inflamatorias, denominadas adipoquinas, que son citocinas generadas por los adipocitos. [6-8]
Se ha observado una correlación exponencial entre el volumen de los adipocitos del tejido adiposo blanco (WAT) y la cantidad de adipoquinas producidas. Adicionalmente, el tejido adiposo visceral genera una cantidad de adipoquinas inflamatorias que oscila entre 4 y 10 veces superior en comparación con los adipocitos subcutáneos de tamaño equivalente.
La secreción de adipoquinas y la inflamación crónica desempeñan roles significativos en la etiopatogenia de la resistencia a la insulina. El tejido adiposo visceral, por su parte, contribuye a la creación de un microambiente proinflamatorio sistémico, que se manifiesta como una inflamación crónica capaz de comprometer la funcionalidad de diversos sistemas orgánicos, tales como el sistema nervioso central, el cardiovascular, el pancreático, el renal y el gastrointestinal.
Durante los últimos cincuenta años, la resistencia a la insulina se ha consolidado como la alteración metabólica de mayor prevalencia global y se ha identificado como la causa individual predominante de mortalidad prematura. [1-5] En la actualidad, se estima que más de uno de cada tres individuos en Estados Unidos presenta resistencia a la insulina, y se proyecta que esta cifra se incremente de manera considerable con el transcurso del tiempo. [3]
La patogénesis de la resistencia a la insulina se atribuye en gran medida al estilo de vida occidental contemporáneo, caracterizado por un:
- consumo excesivo de carbohidratos (glucosa/fructosa),
- alimentos altamente procesados y
- aceites vegetales poliinsaturados.
- Herbicidas y pesticidas
Aunque se reconoce la posibilidad de una predisposición genética a esta condición, la resistencia a la insulina se considera predominantemente una patología derivada de elecciones dietéticas y hábitos de vida inadecuados.
El estilo de vida occidental moderno ha emergido en un lapso breve, abarcando apenas los últimos 50 a 100 años, lo que equivale a tres a cinco generaciones. Este periodo resulta insuficiente para que nuestros genes logren una adaptación completa a las condiciones ambientales contemporáneas.
En contraste, nuestros ancestros del Paleolítico-Neolítico, caracterizados por ser cazadores-recolectores, frecuentemente limitaban su ingesta a una comida diaria. Su dieta se componía principalmente de grasas saturadas (procedentes de proteínas animales), vegetales y frutas.
Adicionalmente, los patrones de exposición a la luz han divergido significativamente: nuestros antepasados recibían radiación solar (incluyendo el infrarrojo cercano), mientras que la vida contemporánea se caracteriza por una prevalencia de luz artificial (generada por diodos emisores de luz) y el uso de vidrios con filtros infrarrojos en las ventanas. La insuficiente exposición a la luz solar se ha correlacionado con un incremento en la mortalidad por todas las causas. [12]
Desde ciertas esferas de la industria farmacéutica y el ámbito médico hegemónico, se ha difundido la noción de que la diabetes tipo II es una patología crónica y progresiva de carácter incurable. Bajo esta perspectiva, el objetivo terapéutico primordial se centraría en la reducción de la glucosa plasmática mediante la administración de combinaciones de fármacos patentados. No obstante, el Dr. Jason Fung, nefrólogo y prominente defensor de la medicina funcional, ha postulado que estas afirmaciones constituyen dos de las «grandes falacias» en el campo de la medicina contemporánea. [13]
Tal como se infiere de la presente revisión, la resistencia a la insulina y la diabetes tipo II pueden ser en gran medida reversibles mediante la implementación de intervenciones basadas en estilos de vida saludables.
3. Causas principales
3.1 Alimentación moderna
- Exceso de azúcar y carbohidratos refinados
- Alimentos ultraprocesados
- Aceites vegetales industriales
- Herbicidas y pesticidas
3.2 Grasa visceral (abdominal)
- Produce sustancias inflamatorias (adipoquinas) (6–8)
- Es más peligrosa que la grasa subcutánea
3.3 Hígado graso
- Aumenta la producción de glucosa (4)
3.4 Estilo de vida
- Sedentarismo
- Estrés crónico
- Falta de sueño
4. Por qué es peligrosa
No solo afecta al azúcar en sangre. También provoca:
- Inflamación crónica
- Daño en órganos (corazón, cerebro, riñones)
- Mayor riesgo de infarto y ACV
- Posible relación con cáncer (1–5)
Además, más del 30% de los adultos cumplen criterios de síndrome metabólico (3).
5. Cómo se diagnostica
Se utilizan varios indicadores:
- Glucosa en ayunas > 100 mg/dL
- Triglicéridos > 150 mg/dL
- HDL bajo
- Presión arterial elevada
- Circunferencia abdominal elevada (1,2)
Un marcador especialmente útil es:
Relación triglicéridos / HDL, mejor predictor cardiovascular que el colesterol total (15–17)
6. Estrategias de tratamiento
6.1 Alimentación
El protocolo propone:
- Dieta baja en carbohidratos (≤ 25 g por comida)
- Evitar ultraprocesados
- Priorizar:
- Verduras
- Grasas naturales
- Proteína animal de calidad
Evitar:
- Azúcar
- Harinas refinadas
- Jugos
- Aceites vegetales industriales
Una intervención individual fundamental para abordar la resistencia a la insulina implica la adopción de un patrón dietético que priorice la densidad de nutrientes. Este enfoque se caracteriza por una ingesta reducida de carbohidratos, un contenido elevado de grasas, eliminar el consumo de alimentos ultraprocesados, la implementación de un régimen de alimentación con restricción temporal y evitar aceites vegetales poliinsaturados.
La seguridad de las vacunas contra la hepatitis B que se administran a los recién nacidos no se ha probado en un solo ensayo clínico controlado aleatorio con placebo inerte como se manifiesta en los propios prospectos y tiene sobredosis de aluminio neurotóxico. Este compendio de estudios de expertos, contiene la suficiente evidencia para que los padres puedan presentar a sus médicos y abogados y prevenir que su hijos sean intoxicados con vacunas que no tienen los suficientes estudios de seguridad como corresponde. Tambien sirve para educar a los médicos sin pensamiento crítico. Descargar libro click aqui
6.2 Ayuno intermitente
Beneficios:
- Reduce niveles de insulina
- Mejora sensibilidad a la insulina
- Activa autofagia (limpieza celular)
- Favorece pérdida de grasa
Ejemplo progresivo:
- Empezar con 12 horas de ayuno
- Avanzar a 8 horas de alimentación
- Opcional: una comida al día (13)
La restricción temporal de la ingesta alimentaria se asocia con numerosos beneficios a nivel metabólico, celular e inmunológico. Se observa que la trayectoria evolutiva humana no favoreció un patrón de ingesta continua, lo que sugiere que el hábito de picoteo frecuente constituye una adaptación deficiente.
La alimentación con restricción temporal constituye un método altamente eficiente y eficaz para la reducción de los niveles de insulina y la restauración de la sensibilidad a esta hormona. Adicionalmente, el ayuno ejerce una influencia considerable en la promoción de la homeostasis del sistema inmunitario, en parte al estimular procesos de eliminación como la autofagia (de células dañadas), la mitofagia (de mitocondrias dañadas) y la degradación de proteínas anómalas o mal plegadas.
Asimismo, el ayuno contribuye a la mejora de la salud mitocondrial y al incremento en la producción de células madre. En el ámbito del manejo del peso, la alimentación con restricción temporal se posiciona como un método particularmente efectivo para la consecución de una pérdida de peso sostenible; en este contexto, se recomienda que los individuos busquen mantener un peso corporal saludable.
Precauciones y contraindicaciones:
Se recomienda que eviten el ayuno los siguientes grupos:
- aquellos que se encuentran desnutridos o con bajo peso (IMC < 20 kg/M2);
- individuos con diagnósticos de anorexia nerviosa o bulimia;
- pacientes con diabetes tipo 1, caracterizada por una deficiencia genuina de insulina;
- niños menores de 18 años;
- como mujeres embarazadas;
- y mujeres en periodo de lactancia.
Los siguientes grupos deben proceder con cautela y realizar el ayuno bajo la supervisión de un profesional de la salud:
- Diabéticos tipo II, quienes probablemente requerirán un ajuste en su medicación antidiabética;
- individuos con enfermedades crónicas que estén bajo tratamiento con múltiples fármacos;
- y aquellos diagnosticados con gota.
6.3 Suplementos y fármacos
Berberina
- Dosis: 1000–1500 mg/día
- Efectos:
- Reduce glucosa
- Mejora lípidos
- Disminuye inflamación
(18–31)
Dosis: La berberina se administra típicamente en una dosis diaria total de 1000-1500 mg, fraccionada en 500 mg dos o tres veces al día, o bien 600 mg dos veces al día. Una vez que se alcanza la estabilidad metabólica, se puede considerar una reducción de la dosis a 500 mg una o dos veces al día.
Mecanismos: La berberina es una sal de amonio cuaternario perteneciente al grupo de alcaloides isoquinolínicos protoberberínicos presentes en diversas especies vegetales [18]. Constituye el principal componente activo de la Coptis chinensis French, una planta medicinal tradicional china empleada en el tratamiento de la diabetes desde hace milenios [18, 19]. Se ha evidenciado su capacidad para modular el metabolismo de la glucosa y los lípidos [18].
La berberina ejerce un efecto hipoglucemiante a través de mecanismos tanto dependientes como independientes de la insulina. Entre sus acciones se incluyen:
- la estimulación de la liberación pancreática de insulina dependiente de glucosa,
- el incremento en la expresión del receptor de insulina,
- la potenciación de la glucólisis, la inhibición de la gluconeogénesis hepática y
- la modulación de la expresión de genes hepáticos [20-25].
Adicionalmente, se ha observado que la berberina promueve la oxidación hepática de ácidos grasos [26] y reduce la esteatosis hepática [22], condición que se ha propuesto como un factor patogénico fundamental en el desarrollo de la resistencia a la insulina [4].
Nota: La esteatosis hepática, o hígado graso, es la acumulación excesiva de grasa (triglicéridos) en las células hepáticas, superando el 5
% del peso del hígado. Es una enfermedad metabólica común asociada a obesidad, diabetes tipo 2 y mala alimentación,
Asimismo, la berberina exhibe una notable actividad antiinflamatoria y es capaz de modular la microbiota intestinal, contribuyendo a la disminución de la resistencia a la insulina [27-29]. Diversos estudios han documentado que la berberina induce una reducción significativa de la glucemia en ayunas, la glucemia postprandial, la HbA1c y los triglicéridos plasmáticos [19, 30, 31].
Complementariamente, se ha observado una disminución en los niveles de insulina plasmática en ayunas y el índice HOMA-IR, así como en el colesterol total, el colesterol LDL (LDL-C), la presión arterial y el índice de masa corporal (IMC), al tiempo que se incrementan los niveles de colesterol HDL.
Fundamentalmente, se observa que este compuesto ejerce una influencia positiva en la totalidad del síndrome metabólico, conduciendo a su normalización. Los efectos metabólicos de la berberina suelen ser discernibles aproximadamente una semana después del inicio de la terapia [19]. Se sugiere una acción sinérgica entre la berberina y la metformina [19]. Además, cabe señalar que la berberina presenta propiedades anticancerígenas [32, 33].
Precauciones y contraindicaciones:
• La berberina generalmente presenta un perfil de seguridad favorable; los únicos eventos adversos reportados se limitan a síntomas gastrointestinales transitorios, como diarrea y flatulencia.
• Considerando que la liberación de insulina es dependiente de la glucosa, no se han documentado casos de hipoglucemia asociados al uso de este compuesto [20].
• Dada la capacidad de la berberina para disminuir la glucemia y la presión arterial, es imperativo realizar un seguimiento de estos parámetros durante el tratamiento.
• La coadministración de berberina con ciclosporina está absolutamente contraindicada, ya que esta combinación puede elevar los niveles plasmáticos de ciclosporina.
• La berberina puede influir en el metabolismo de diversos fármacos, por lo que su uso concomitante con anticoagulantes, dextrometorfano, tacrolimus (Prograf), fenobarbital y sedantes requiere precaución y monitorización de sus efectos (consulte https://www.webmd.com/vitamins/ai/ingredientmono-1126/berberine para obtener información detallada).
• Se desaconseja el uso de berberina durante el embarazo, la lactancia y en neonatos y niños.
• En caso de cirugía programada, es fundamental informar al equipo de anestesia sobre el consumo de berberina. Podría ser necesario suspender su administración una semana antes del procedimiento quirúrgico.
Metformina
- Fármaco estándar
- Reduce producción de glucosa
(34–37)
Dosis: La metformina se prescribe habitualmente en dosis de 500-1000 mg dos veces al día. En pacientes con diabetes tipo II, a medida que la resistencia a la insulina mejora durante la fase de inducción, podría ser preciso ajustar la dosis a la baja.
Con una trayectoria de más de seis décadas, la metformina es el agente farmacológico de elección más extendido en el tratamiento de la diabetes tipo II, en virtud de su probada eficacia, perfil de seguridad y coste favorable. Las directrices de la Asociación Americana de Diabetes y la Asociación Europea para el Estudio de la Diabetes la establecen como terapia de primera línea para pacientes con diabetes tipo II [34].
Mecanismos: La metformina ejerce su acción mediante la reducción de la absorción intestinal de glucosa, la mejora de la captación periférica de glucosa, la disminución de los niveles de insulina plasmática en ayunas y el incremento de la sensibilidad a la insulina [35]. Estas acciones conducen a una reducción de las concentraciones de glucosa en sangre sin inducir hipoglucemia manifiesta.
La evidencia acumulada en los últimos años ha puesto de manifiesto beneficios adicionales de la metformina, incluyendo:
- efectos antitumorales,
- antienvejecimiento,
- cardioprotectores,
- neuroprotectores,
- util en el manejo del síndrome de ovario poliquístico [35-37].
Aunque la metformina ha sido tradicionalmente el tratamiento de primera línea para la diabetes tipo II, la berberina parece mostrar una eficacia comparable, e incluso potencialmente superior, en el manejo del síndrome metabólico. Es plausible que la metformina y la berberina ejerzan un efecto sinérgico en la mejora de los parámetros del síndrome metabólico, especialmente en situaciones donde la monoterapia con cualquiera de los compuestos resulta insuficiente.
Este documento contiene la suficiente evidencia científica (más de 50) para que las madres puedan presentar a sus médicos y abogados y prevenir sus hijas e hijos sean dañados con vacunas que no tienen los suficientes estudios de seguridad como corresponde. Tambien sirve para educar a los médicos sin pensamiento crítico. No espere hasta último momento para estar protegida… descargar desde: https://cienciaysaludnatural.com/recursos

Precauciones y contraindicaciones:
Un estudio preliminar en hombres de edad avanzada indicó que la metformina atenuaba el incremento de la sensibilidad a la insulina y del VO2 máximo observado tras un programa de ejercicio aeróbico [38]. En contraste, un estudio análogo reveló que la combinación de ejercicio aeróbico y berberina producía efectos acumulativos en la mejora de los factores de riesgo cardiovascular [39]. Estos hallazgos, si bien limitados, sugieren una posible ventaja de la berberina sobre la metformina en individuos que practican ejercicio aeróbico.
Magnesio
- Mejora sensibilidad a la insulina (40,41)
Dosis: Se recomienda una dosis inicial de magnesio de 100 a 200 mg diarios, con un ajuste ascendente según la tolerancia, hasta alcanzar 300 mg diarios en mujeres y 400 mg diarios en hombres.
La suplementación con magnesio ha demostrado reducir la resistencia a la insulina [40, 41]. Se dispone de al menos once formas distintas de magnesio como suplementos, con una biodisponibilidad que difiere entre ellas. En general, las sales orgánicas de magnesio poseen mayor solubilidad y, por ende, una biodisponibilidad superior en comparación con las sales inorgánicas [42].
Es relevante señalar que el óxido de magnesio y el citrato de magnesio, frecuentemente recomendados, exhiben una biodisponibilidad limitada [43]. Por el contrario, el malato de magnesio, el taurato, el glicinato y el L-treonato se caracterizan por una buena biodisponibilidad y facilitan el incremento de los niveles de magnesio intracelular en los eritrocitos.
Sobre el papel del magnesio en el envejecimiento click aqui
Melatonina
- Mejora metabolismo de glucosa (44–48)
Dosis: Se aconseja una dosis nocturna de 2-10 mg de melatonina de liberación lenta o prolongada, ajustada según la tolerancia individual.
Mecanismos: Diversas evidencias sugieren la implicación de la melatonina en la regulación del metabolismo de la glucosa. Estudios in vitro han revelado que la exposición prolongada de las células β de los islotes a la melatonina incrementa su sensibilidad a la glucosa [44].
Por otra parte, se ha establecido una correlación entre los polimorfismos en el gen del receptor de melatonina tipo 1B y un aumento en la glucemia en ayunas, la HbA1C, y la incidencia de diabetes gestacional y tipo 2 [45].
La melatonina ha demostrado la capacidad de mejorar la resistencia a la insulina hepática y la esteatosis hepática, presumiblemente a través de la mitigación del estrés del retículo endoplasmático [46].
Asimismo, se ha observado una relación inversa entre una mayor secreción nocturna de melatonina y los niveles de insulina, así como la resistencia a la insulina [47]. Finalmente, un metanálisis que abarcó 16 ensayos clínicos aleatorizados (con dosis nocturnas de 3-10 mg) concluyó que la melatonina reducía significativamente la glucemia en ayunas, la HbA1C y la resistencia a la insulina en comparación con el placebo [48].
Resveratrol
- Activa autofagia (52,53)
Dosis: Se recomienda una dosis diaria de 400-500 mg. El resveratrol puede amplificar el impacto de la restricción horaria de alimentación (ayuno intermitente) sobre la activación de la autofagia. Por consiguiente, se sugiere su administración en ayunas, evitando su ingesta conjunta con las comidas.
Mecanismos: El resveratrol, un fitoquímico de la clase de los flavonoides, exhibe propiedades biológicas destacadas [49-51]. Su principal acción reside en la activación de la autofagia [52, 53]. Adicionalmente, el resveratrol ha mostrado la capacidad de mejorar la resistencia a la insulina de manera independiente [54].
Canela
- Mejora sensibilidad a la insulina (55,56)
Dosis: La dosis recomendada es de 1-2 gramos diarios.
Mecanismos: La canela figura entre las hierbas destacadas en la medicina tradicional china. Preparados a base de corteza de canela han sido utilizados durante más de dos milenios para abordar afecciones como la fiebre, el resfriado común, la inflamación, la diarrea y el dolor [55].
En combinación con la berberina, la canela podría contribuir al manejo de la resistencia a la insulina. Investigaciones in vitro e in vivo sobre extractos de canela o sus componentes, predominantemente el cinamaldehído, revelan una diversidad de efectos farmacológicos, incluyendo propiedades antifúngicas, anticancerígenas, antiinflamatorias, antidiabéticas, antivirales, antihipertensivas y antioxidantes, además de ofrecer cardioprotección y mejorar el perfil lipídico [55].
Se ha postulado que el efecto hipoglucemiante de la canela se atribuye al incremento en la liberación de insulina, la mejora de la sensibilidad a la insulina y la modulación de la proteína tirosina fosfatasa 1B (PTP1B) junto con la insulina quinasa del receptor [56].
Si bien la canela ha demostrado reducir la glucemia en ayunas y la concentración de triglicéridos séricos, sus efectos sobre la HbA1C y el colesterol LDL han sido menos pronunciados [56].
Ácidos grasos omega-3
- Reduce riesgo cardiovascular (57)
Dosis: Se recomienda una combinación de EPA/DHA, comenzando con una dosis de 1 gramo diario (EPA y DHA combinados), la cual puede incrementarse progresivamente hasta 4 gramos diarios de ácidos grasos omega-3 activos.
Mecanismos: Los individuos con resistencia a la insulina y diabetes tipo II presentan un riesgo elevado de desarrollar enfermedad cardiovascular (ECV). Los ácidos grasos omega-3 poseen propiedades antiinflamatorias y cardioprotectoras. Un metanálisis reciente concluyó que la suplementación con ácidos grasos omega-3 disminuye el riesgo de infarto de miocardio, la mortalidad por enfermedad coronaria (EC), la incidencia total de EC, la mortalidad cardiovascular (ECV) y los eventos cardiovasculares totales [57].
DMSO, Dimetíl Sulfóxido, usos: Accidentes cerebrovasculares, hemorragias cerebrales, lesiones cerebrales y de la columna, parálisis, ataques cardíacos, demencia, amiloidosis, más, descargar desde https://red.cienciaysaludnatural.com/
Probióticos
- Mejoran microbiota y metabolismo (58–60)
Mecanismos: La disbiosis intestinal se ha asociado con la obesidad. Aunque los estudios en modelos animales han demostrado consistentemente una mejora en la resistencia a la insulina con el uso de probióticos, los resultados de los estudios clínicos en humanos han sido más variables [58].
No obstante, un ensayo clínico aleatorizado (ECA) indicó que el género Bifidobacterium reducía los marcadores antropométricos de obesidad [59]. Adicionalmente, otro ensayo aleatorizado, doble ciego y cruzado, evidenció que la suplementación con Bifidobacterium disminuía los niveles de glucosa en sangre y mejoraba la resistencia a la insulina [60].
Precauciones y contraindicaciones: Ciertos productos probióticos pueden contener elevadas concentraciones de azúcar, lo cual podría contribuir a procesos inflamatorios. Se aconseja seleccionar marcas sin azúcares añadidos y optar por formulaciones que incluyan múltiples cepas de Lactobacillus y Bifidobacterium. Preferentemente, los probióticos elegidos deberían estar libres de gluten, caseína y soja.
6.4 Estilo de vida
- Ejercicio: mínimo 30 min/día
- Reducir estrés
- Dormir bien
El estrés se asocia con un incremento en los niveles de cortisol y catecolaminas, lo que a su vez eleva la glucemia. Por lo tanto, es recomendable considerar e implementar estrategias para su mitigación.
Se sugiere la realización de al menos 30 minutos diarios de actividad física de intensidad moderada, como caminar a paso ligero, durante cinco o más días a la semana. Para individuos sedentarios, se recomienda una progresión gradual hacia este objetivo. Es prudente evitar el ejercicio de resistencia excesivo, dado que puede inducir un aumento en los niveles de cortisol y, consecuentemente, exacerbar la resistencia a la insulina.
7. Mitos comunes desmontados
Mito 1: El colesterol causa enfermedad cardíaca
- El problema real es la inflamación y la resistencia a la insulina
(64–70)
Mito 2: Las estatinas reducen la mortalidad
- No reducen mortalidad total en prevención primaria (74)
- Ver más sobre los Peligros de las estatinas
Mito 3: Los aceites vegetales son saludables
- Se asocian a inflamación y daño metabólico (71)
8. Conclusiones
- La resistencia a la insulina es reversible
- El tratamiento no depende principalmente de fármacos
- Los pilares son:
- Alimentación
- Ayuno
- Estilo de vida

Descargar desde https://red.cienciaysaludnatural.com/
9. Referencias
- Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA et al. Harmonizing the Metabolic Syndrome. A joint interim statement of the Internaional Diabetes Federaion Task Force on
Epidemiology and Prevention; National Heart, Lung and Blood Institute; American Heart Association;
World Heart Federation; Internaional Atherosclerosis Society; and International Associaion for the
Study of Obesity. Circulation 2009; 120:1640-1645. - Nilsson PM, Tuomilehto J, Ryden L. The metabolic syndrome – What is it and how should it be
managed? European Journal of Preventive Cardiology 2019; 26:33-46. - Hirode G, Wong RJ. Trends in the prevalence of the metabolic syndrome in the United States, 2011 JAMA 2020; 323:2526-2528.
- Lustig RH. Metabolical. The lure and lies of processed food, Nutrition and Modern Medicine. Harper;
2021. - Gutierrez-Rodelo C, Roura-Guiberna A, Olivares-Reyes JA. Molecular mechanisms of insulin resistance: An update. Gac Med Mex 2017; 153:197-209.
- Biondi G, Marrano N, Borrelli A, Relia M, Palma G, Calderoni I et al. Adipose tissue secretion pattern
influences B-cell wellness in the transition form obesity to type 2 diabetes. Int J Mol Med 2022;
23:5522. - Kawai T, Autieri MV, Scalia R. Adipose tissue inflammation and metabolic dysfunction in obesity. Am J
Physiol Cell Physiol 2021; 320:C375-C391. - Porro S, Genchi VA, Cignarelli AA, Natalicchio A, Laviola L, Giorgino F et al. Dysmetabolic adipose tissue in obesity: morphological and functional characteristics of adipose stem cells and mature adipocytes in healthy and unhealthy obese subjects. J Endocrinol Invest 2021; 44:921-941.
- Saklayen MG. The Global Epidemic of the Metabolic Syndrome. Current Hypertension Reports 2018;
20:12. - Ley RE, Hamady M, Lozupone C, Turnbaugh P, Ramey RR, Bircher JS. Evolution of mammals and their
gut microbes. Science 2008; 320:1647-1651. - de Jonge N, Carlsen b, Christensen MH, Pertoldi C, Nielsen JL. The Gut microbiome of 54 mammalian
species. Front Microbiol 2022; 13:886252. - Lindqvist PG, Epstein E, Landin-Olsson M, Ingvar C, Nielsen K, stenbeck M et al. Avoidance of sun
exposure is a risk factor for all-cause mortality: results form the Melanoma in Southern Sweden
cohort. Journal of Internal Medicine 2014; 276:77-86. - Fung J, Moore J. The complete guide to fasting. Victory Belt Publishing; 2016.
- 2. Classification and diagnosis of diabetes: Standards of Medical Care in Diabetes -2022. Diabetes Care 2022; 45 (Suppl. 1):S17-S38.
- Prasad M, Sara JD, Widmer RJ, Lennon R, Lerman LO, Lerman A. Triglyceride and triglyceride/HDL (High density lipoprotein) ratio predict major adverse cardiovascular outcomes in women with nonobstructive coronary artery disease. J Am Heart Assoc 2019; 8:e009442.
- Park B, Jung DH, Lee HS, Lee YJ. Triglyceride to HDL-Cholestrol ratio and the incident risk of ischemic
heart disease among Koreans without diabetes: A longitudinal study using national health insurance
data. Frontiers in Cardiovascular Medicine 2021; 8:716698. - da Luz PL, Favarato D, Junior JR, Lemos P, Chagas AC. High ratio of triglycerides to HDL-cholestrol
predicts extensive coronary disease. Clinics 2008; 64:427-432. - Caliceti C, Franco P, Spinozzi S, Roda A, Cicero AF. Berberine: New insights from pharmacological
aspects to clinical evidences in the management of metabolic disorders. Current Medicinal Chemistry
2016; 23:1460-1476. - Yin J, Xing H, Ye J. Efficacy of Berberine in patients with type 2 diabetes. Metabolism 2008; 57:712-717.
- Zhao MM, Lu J, Li S, Wang H, Cao X, Li Q et al. Berberine is an insulin secretagogue targeting the KCNH6 potassium channel. Nature Communications 2021; 12:5616. I-CARE: Resistencia a la Insulina (2023-03-15) 26
- Zhang H, Wei J, Xue R, Wu JD, Zhao W, Wang ZZ et al. Berberine lowers blood glucose in type 2
diabetes mellitus patients through increasing insulin receptor expression. Metabolism Clinical and
experimental 2010; 59:285-292. - Xia X, Yan J, Shen Y, Tang K, Yin J, Zhang V. Berberine improves glucose metabolism in diabetic rats by
inhibition of hepatic gluconeogenesis. PloS ONE 2011; 6:e16556. - Yin J, Gao Z, Liu D, Liu Z, Ye J. Berberine improves glucose metabolism through induction of glycolysis. Am J Physiol Endocrinol Metab 2008; 294:E148-E156.
- Kong WJ, Zhang H, Song DQ, Xue R, Zhao W, Wei J et al. Berberine reduces insulin resistance through
protein kinase C- dependent up-regulation of insulin receptor expression. Metabolism Clinical and
experimental 2009; 58:109-119. - Zhao HL, Sui Y, Qiao CF, Yip KY, Leung RK, Tsui SK et al. Sustained antidiabetic effects of a berberinecontaining Chinese herbal medicine through regulation of hepatic gene expression. Diabetes 2012;
61:933-943. - Lee YS, Kim WS, Kim KH, Yoon MJ, Cho HJ, Shen Y et al. Berberine, a natural plant product, activates
AMP-Activated protein kinase with beneficial metabolic effects in diabetic and insulin-resistant states.
Diabetes 2006; 55:2256-2264. - Liu D, Zhang V, Liu Y, Hou L, Li S, Tian H. Berberine modulates gut microbiota and reduces insulin
resistance via the TLR4 signalling pathway. Exp Clin Endocrinol Diabetes 2018; 126:513-520. - Zhang BY, Chen M, Chen XC, Cao K, You Y. Berberine reduces circulating inflammatory mediators in
patients with severe COVID-19. Br J Surg 2020. - Ye L, Liang S, Gui C, Yu X, Zhao J, Zhang H et al. Inhibition of M1 macrophage activation in adipose
tissue by berberine improves insulin resistance. Life Sci 2016; 166:82-91. - Lan J, Zhao Y, dong F, Yan Z, Zheng W, Fan J. Meta-analysis of the effect and safety of berberine in the
treatment of type 2 diabetes mellitus, hyperlipemia and hypertension. Journal of Ethnopharmacology
2015; 161:69-81. - Zamani M, Zarei M, Nikbaf-Shandiz M, Hosseini S, Shiraseb F, Asbaghi O. The effects of berberine
supplementation on cardiovascular risk factors in adults: A systematic review and dose response metaanalysis. Fronteirs in Nutrition 2022; 9:1013055. - Samadi P, sarvarian P, Gholipour E, Asenjan KS, Aghebati-Maleki L, Motavalli R. Berberine: A novel
therapeutic strategy for cancer. IUBMB Lefe 2020; 72:2065-2079. - Wang Y, Liu Y, Du X, Ma H, Yao J. The anti-cancer mechanisms of berberine: A review. Cancer
Management and Research 2020; 12:695-702. - Davies MJ, D’Alessio DA, Fradkin J, Kernan WN, Mathieu C, Mingrone G et al. Management of
hyperglycemia in Type 2 Diabetees, 2018. A consensus report by the American Diabetes Association
(ADA) and the European Associaion for the Study of Diabetes (EASD). Diabetes Care 2018; 41:2669-
2701. - Wang YW, He SJ, Feng X, Chen J, Luo YT, Tian L. Metformin: a review of its potential indications. Drug
design, development & therapy 2017; 11:2421-2429. - Lv Z, Guo Y. Metformin and its benefits for various diseases. Front Endocrinol 2020; 11:191.
- Triggle CR, Mohammed I, Bshesh K, Marei I, Ye K, Ding H et al. Metformin: Is it a drug for all reasons
and diseases? Metabolism 2022;(155223). - Konopka AR, Laurin JL, Schoenberg HM, Reid JJ, Castor WM, Wolff CA et al. Metformin inhibits
mitochondrial adaptions to aerobic excercise training in older adults. Aging Cell 2019; 18:e12880. - Ghorashi SA, Bouri SZ, Ali Zarbayjani M. Cardiovascular effects of circular training (Resistance-interval)
combined with berberine on overweight elderly men. International Journal of Health Studies 2019;
5:25-30. - Mooren FC, Kruger K, Volker K, Golf SW, Wadepuhl M, Kraus A. Oral magnesium supplementation
reduces insulin resistance in non-diabetic subjects – a double-blind, placebo-controlled, randomized
trial. Diabetes, Obesity & Metabolism 2011; 13:281-284.
I-CARE: Resistencia a la Insulina (2023-03-15) 27 - Kostov K. Effects of magnesium deficiency on mechanisms of insulin resistance in type 2 diabetes:
Focusing on the process of insulin secretion and signaling. International Journal of Molecular Sciences
2019; 20:1351. - Rylander R. Bioavailability of magnesium salts – A review. Journal of Pharmacy and Nutrition Sciences
2014; 4:57-59. - Uysal N, Kizildag S, Yuce Z, Guvendi G, Kandis S, Koc B et al. Timeline (Bioavailability) of magnesium
compounds in hours: Which magnesium compound works best? Biological Trace Element Research
2018. - Ramracheya R, Muller DS, Squires PE, Brereton H, Sugden D. Function and expression of melatonin
receptors on human pancreatic islets. J Pineal Res 2008; 44:273-279. - Bouatia-Naji N, Bonnefond A, Cavalcanti-Proenca C, Sparso T, Marchand M, Lobbens S. A variant near
MTNR1B is associated with increased fasting plasma glucose levels and type 2 diabetes risk. Nature
Genetics 2009; 41:89-94. - Heo JI, Yoon DW, Yu JH, Kim NH, Yoo HJ, Seo JA et al. Melatonin improves insulin resistance and
hepatic steotosis through attenuation of alpha-2-HS-glycoprotein. J Pineal Res 2018;e12493. - McMullan CJ, Curhan GC, Schernhammer ES, Forman JP. Association of nocturnal melatonin secretion
with insulin resistance in nondiabetic young women. Am J Epidemiol 2013; 178:231-238. - Delpino FM, Figueiredo LM, Nunes BP. Effect of melatonin supplementaion on diabetes: A systematic
review and meta-analysis of randomized clinical trials. Clinical Nutrition 2021; 40:4595-4605. - Gligorijevic N, Stanic-Vucinic D, Radomirovic M, Stajadinovic M, Khulal U, Nedic O. Role of resveratrol
in prevention and control of cardiovascular disorders and cardiovascular complications related to
COVID-19 disease: Mode of action and approaches explored to increase its bioavailability. Molecules
2021; 26:2834. - Pandey P, Rane JS, Chatterjee A, Kumar A, Khan R, Prakash A et al. Targeting SARS-CoV-2 spike protein
of COVID-19 with naturally occuring phytochemicals: an in silico study for drug development. Journal
of Biomolecular Structure and Dynamics 2020. - de Sa Coutinho D, Pacheco MT, Frozza RL, Bernardi A. Anti-inflammatory effects of resveratrol:
Mechanistic insights. International Journal of Molecular Sciences 2018; 19:1812. - Park D, Jeong H, Lee MN, Koh A, Kwon O, Yang YR et al. Resveratrol induces autophagy by directly
inhibiting mTOR through ATP competition. Scientific Reports 2016; 6:21772. - Kou X, Chen N. Resveratrol and natural autophagy regulator for prevention and treatment of
Alzheimers disease. Nutrients 2017; 9:927. - Barber TM, Kabisch S, Randeva HS, Pfeiffer AF. Implications of resveratrol in obesity and insuin
resistance: A state-of-the art review. Nutrients 2022; 14:2870. - Shen Y, Jia LN, Honma N, Hosono T, Ariga T, Seki T. Beneficial effects of Cinnamon on the metabolic
syndrome,inflammation, and pain, and mechanisms underlying these effects – A Review. Journal of
Traditional and Complementary Medicine 2011; 2:27-32. - Allen RW, Schwartzman E, BBaker WL, Coleman CI, Phung OJ. Cinnamon use in Type 2 diabetes: An
updated systematic review and meta-analysis. Ann Fam Med 2013; 11:452-459. - Hu Y, Hu FB, Manson JE. Marine omega-3 supplementation and cardiovascular disease: an updated
meta-analysis of 13 randomized controlled trials involving 127 477 participants. J Am Heart Assoc
2019; 8:e013543. - Salles BI, Cioffi D, Ferreira SR. Probiotics supplementation and insulin resistance: a systematic review.
Diabetol Metab Syndr 2020; 12:98. - Pedret A, Valls RM, Calderon-Perez L, Llaurado e, Companys J, Moragas A et al. Effects of daily
consumption of the probiotic Bifidobacterium animalis subsp. lactis CECT 8145 on antropometric
adiposity biomarkers in abdominally obese subjects: a randomized controlled trial. Int J Obes 2019;
43:1863-1868. I-CARE: Resistencia a la Insulina (2023-03-15) 28 - Solito A, Cionci NB, Calgaro M, Caputo M, Vannini L, Hasballa I et al. Supplementation with
Bifidobacterium breve BR)3 and B632 strains improved insulin sensitivity in children and adolescents
with obesity in a cross-over, randomized double-blind placebo-controlled trial. Clinical Nutrition 2021; 40:4585-4594. - Barclay AW, Augustin LS, Brighenti F, Delport E, Henry CJ, Sievenpiper JL et al. Dietary glycaemic index
labelling: A global perspective. Nutrients 2021; 13:3244. - Matthan NR, Ausman LM, Meng H, Tighiouart H, Lichtenstein AH. Estimating the reliability of glycemic index values and potential sources of methodological and biological variability. Am J Clin Nutr 2016; 104:1004-1013.
- Robinson E, Aveyard P, Daley A, Jolly K, Lewis A, Lycett D et al. Eating attentively: a systematic review
and meta-analysis of the effect of food intake memoery and awareness on eating. Am J Clin Nutr 2013; 97:728-742. - Teicholz N. The Big FAT Suprise. Why butter, meat and cheese belong in a healthy diet. New York:
Simon & Schuster; 2014. - Teicholz N. A short history of saturated fat: the making and unmaking of a scientific consensus. Curr
Opin Endo Diab Obesity 2023; 30:65-71. - Astrup A, Teicholz N, Magkos F, Bier DM, Brenna JT, King JC et al. Dietary saturated fats and health: Are the U.S. Guidelines evidence-based? Nutrients 2021; 13:3305.
- Keys A, Mienotti A, Karvonen MJ, Aravanis C, Blackburn H, Buzina R et al. The diet and 15-year death
rate in the seven countries study. Am J Epidemiol 1986; 124:903-915. - Page IH, Allen EV, Chamberlain FL, Keys A, Stamler J, Stare FJ. Dietary fat and its relation to heart
attacks and strokes. Circulation 1961; 23:133-136. - Dayton S, Pearce ML, Hashimoto S, Fakler LJ, Hiscock E, Dixon WJ. A controlled clinical trial of a diet
high in unsaturated fat. Preliminary observations. N Engl J Med 1962; 266:1017-1023. - Ramsden CE, Zamora D, Faurot KR, Broste SK, Frantz RP, Davis JM et al. Re-evaluation of the traditional diet-heart hypothesis: analysis of recovered data form the Minnesota Coronary Experiment (1968-
1973). BMJ 2016; 353:i1246. - Ramsden CE, Zamora D, Faurot KR, Ringel A, Davis JM, Hibbeln JR. Use of dietary linoleic acid for
secondary prevenion of heart disease and death: evaluation of recovered data form the Sydney Diet
Heart Study and updated meta-analysis. BMJ 2013; 346:e8707. - Harcombe Z, Baker JS, Cooper SM, Davies B, Sculhorpe N, Grace F. Evidence form randomized
controlled trials did not support the introduction of dietary fat guidelines in 1977 and 1983: a
systematic review and meta-analysis. Open Heart 2015; 2:e000196. - Hamley S. The effect of replacing saturated fat with mostly n-6 polyunsaturated fat on coronary heart disease: a meta-analysis of randomised controlled trials. Nutrition Journal 2017; 16:30.
- Ray KK, Seshasai SR, Erqou S, Sever P, Jukema JW. Statins and all-cause mortality in high-risk primary
prevention. A meta-analysis of 11 randomized controlled trials involving 65 229 participants. Arch
Intern Med 2010; 170:1024-1031.
Los efectos secundarios de la vacuna contra el Sarampión, Rubeola y Paperas, SRP (MMR en EE.UU.) incluyen convulsiones, que ocurren en aproximadamente 1 de cada 640 niños vacunados, aproximadamente 5 veces más frecuentemente que las convulsiones por infección de sarampión, sepa como eximir a sus hijos de esta vacuna. Este compendio de estudios de expertos, contiene la suficiente evidencia para que los padres puedan presentar a sus médicos y abogados y prevenir que su hijos sean intoxicados con vacunas que no tienen los suficientes estudios de seguridad como corresponde. Tambien sirve para educar a los médicos sin pensamiento crítico. Descargar libro click aqui
Del mismo modo que hoy nos intentan seguir engañado con los beneficios de la inyección contra Covid, la historia de la vacuna contra la polio ha sido tergiversada. La verdadera historia de la vacuna contra la polio es muy diferente a la que le han relatado a los médicos en la facultad de Medicina y es todo lo opuesto. Descargar click aqui

- Degradación de la proteína pico o Spike.
- Enfoque de tratamiento por el Front Line COVID-19 Critical Care Alliance
- COVID-19 Efectos a largo plazo en pacientes tratados con dióxido de cloro
CLICK ACA PARA DESCARGAR