Las autoridades de salud pública utilizan una doble moral o doble discurso para crear la ilusión de que su narrativa sobre la necesidad de vacunarse contra COVID-19 es lógica y sensata. Esta ilusión se ha utilizado con efectos devastadores para aumentar la recomendación de aplicarse la inyección experimental. Los sitios de verificación de noticias, sólo sirven para eliminar cualquier pensamiento que no mantenga la línea del relato oficial. Las opiniones de expertos con largas trayectorias y sin conflicto de intereses comprobado, se descartan como información errónea y se etiquetan como no confiable o son censuradas.
- Requieren autopsia para establecer una muerte por la inyección K0 B1T, pero no para establecer una muerte por COVID.
- Usando la reducción riesgo absoluto como medida de eficacia, las vacunas habrían sido ampliamente rechazadas como ineficaces, dado que solo proporcionan una reducción del riesgo del 0,038 % de contraer una K0 B1T grave.
- Según el CDC, La causalidad debe probarse para las lesiones por vacunas, pero la correlación es suficiente para probar la eficacia de la vacuna.
- Al hablar de miocarditis inducida por la vacuna, los CDC usan el riesgo absoluto; para promover la eficacia de la inyección, K0 B1T usan riesgo relativo. Vea más argumentos fundamentales de como usan un doble discurso con doble moral…
1. Las muertes por COVID son ‘presuntas’, pero las muertes por inyecciones deben ‘probarse’
A partir del 8 de abril del 2022, VAERS incluyó 26.699 informes de muertes después de las inyecciones COVID sólo en EE.UU.. En Europa se reportaron 41.834 muertes después de inyecciones, de cuatro inyecciones experimentales de COVID-19, hasta el 15 de marzo de 2022.
Los Centros para el Control y la Prevención de Enfermedades (CDC) reconocen oficialmente solo nueve de estos. Para establecer la causalidad, los CDC requieren autopsias para descartar cualquier posible etiología (ciencia que estudia la causalidad de la enfermedad) de las muertes antes de que la agencia culpe a la inyección de ARNm.
Pero los CDC usan un estándar muy diferente cuando se trata de identificar a las personas que murieron por COVID.
Las 986.000 muertes con COVID reportadas por los CDC aquí son, como indica la nota al pie [1] de este documento, “Muertes con COVID-19 confirmado o presunto [énfasis agregado]”.
Si una persona muere con una prueba de PCR positiva o se presume que tiene COVID, los CDC lo contarán como muerte por COVID-19. Tenga en cuenta que en la definición de los CDC, una muerte por COVID no significa que la persona murió a causa de la enfermedad, solo con la enfermedad.
¿Por qué se requiere una autopsia para establecer una muerte por la inyección COVID pero no para establecer una muerte por COVID?
Por el contrario, ¿por qué la exposición reciente al SARS-CoV-2 antes de una muerte es suficiente para establecer la causalidad, pero la exposición reciente a una inyección experimental se considera una coincidencia?
Dr. Peter McCullough «Las inyecciones K0 B1T están causando muchas muertes» https://www.bitchute.com/video/PFbJb7c0XWSL/
2. Los CDC usan los datos de VAERS para investigar la miocarditis, pero afirman que los datos de VAERS sobre las muertes por inyecciones no son confiables
El 23 de junio de 2021, el Comité Asesor sobre Prácticas de Inmunización de los CDC se reunió para evaluar el riesgo de peri/miocarditis después de la vacunación contra el COVID, especialmente en hombres jóvenes.
Esta fue la diapositiva clave en esta presentación :
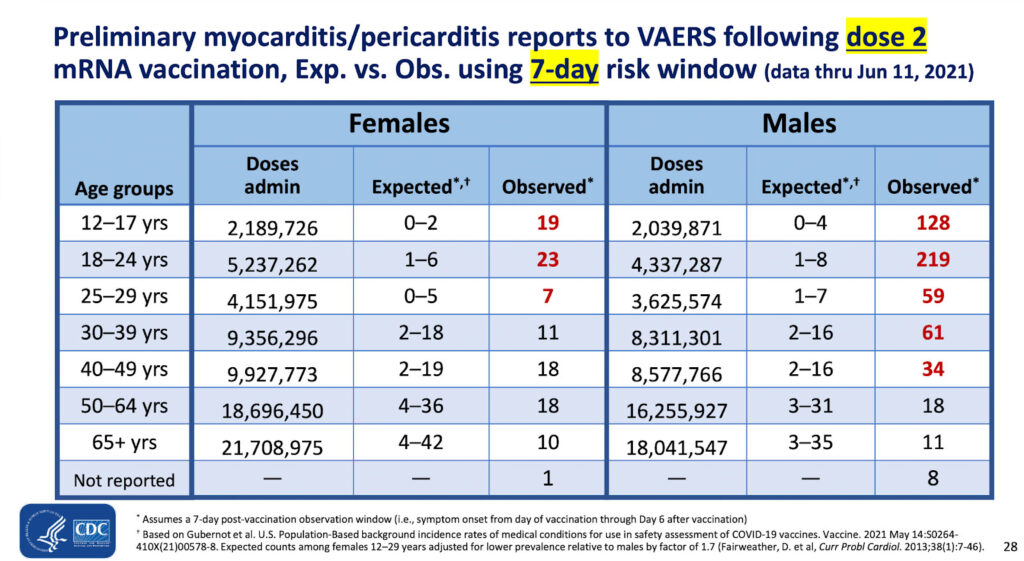
Informes preliminares de miocarditis/pericarditis a VAERS después de la dosis 2 de la inyección ARNm, exp. vs Obs. usando una ventana de riesgo de 7 días (datos hasta el 11 de junio de 2021)
El riesgo observado de miocarditis es de 219 en aproximadamente 4,3 millones de segundas dosis de la inyección COVID en hombres de 18 a 24 años.
Los CDC están de acuerdo con el uso de datos VAERS para evaluar el riesgo de miocarditis después de la vacunación; sin embargo, la agencia rechaza todos menos nueve de los 26.699 informes de muertes después de las inyecciones.
¿Por qué los CDC confían en los datos de peri/miocarditis en VAERS pero no en los datos sobre muertes?
Una razón puede ser que la aparición de los síntomas de la miocarditis está estrechamente relacionada con el momento de la vacunación. En otras palabras, debido a que esta condición sigue de cerca a la inoculación, los dos eventos están altamente correlacionados y sugieren causalidad.
Por ejemplo, aquí hay otra diapositiva de la misma presentación:

Informes preliminares de miocarditis/pericarditis a VAERS después de las inyecciones de ARNm
COVID-19 por número de dosis y tiempo de aparición de los síntomas*
(a partir del 11 de junio de 2021)
La mayoría de los casos de peri/miocarditis inducida por la inyección presentaron síntomas dentro de los primeros días después de la inyección. Como se explicó anteriormente, esto es altamente sugestivo de un efecto causal de la vacuna.
Un estudio reciente en The Lancet incluyó un gráfico similar, tomado directamente de VAERS, sobre las muertes después de la vacunación:
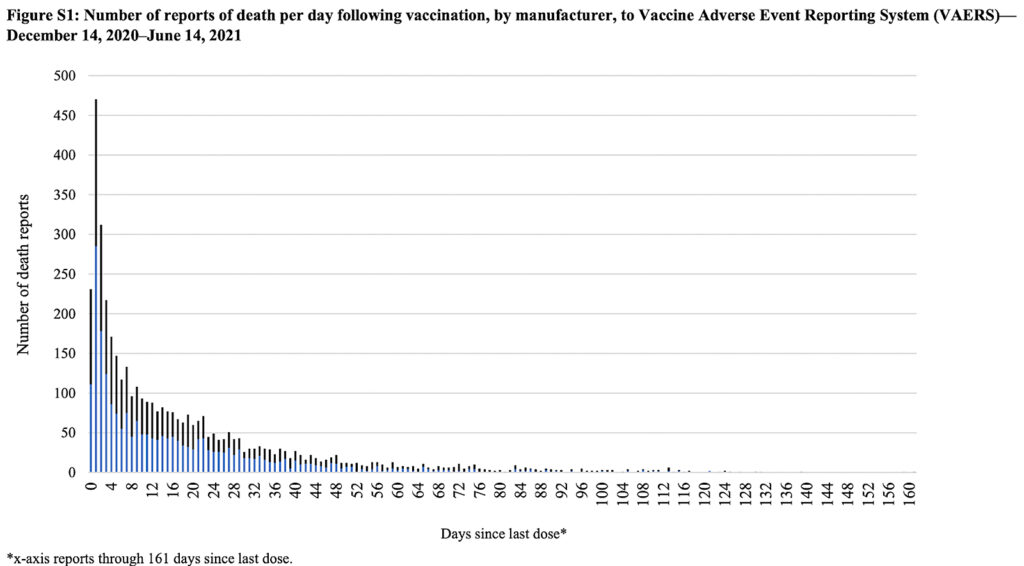
Figura S1: Número de reportes de muertes por día luego de la inyección de ARNm, por fabricante al Sistema de Reportes de Efectos Adversos VAERS Diciembre 14,2020 – Junio 14, 2021
Una vez más, el evento (muerte) sigue de cerca a la vacunación en la mayoría de los casos.
Al observar los dos gráficos anteriores, debemos reconocer que la relación temporal entre la inyección y el evento adverso sugiere causalidad, pero no es prueba de ello. Sin embargo, también es importante tener en cuenta que si la vacunación causó las muertes, así es exactamente como se vería la trama.
Debe quedar claro que los CDC no tienen justificación para descartar las muertes por VAERS si la agencia está dispuesta a aceptar informes de miopericarditis del mismo sistema de informes.
3. Los CDC presionan el ‘riesgo relativo’ para determinar la eficacia de la inyección, pero usan el ‘riesgo absoluto’ para minimizar el riesgo de eventos adversos
En el ensayo de fase 3 de Pfizer , los que recibieron placebo desarrollaron nueve veces más COVID grave que los vacunados durante el corto período de observación. Esto constituye una reducción del riesgo relativo del 90%. Esto pareció un hallazgo alentador y se usó como un importante tema de conversación para obligar al público a aceptar esta terapia experimental a pesar de la ausencia de datos a largo plazo.
Sin embargo, el riesgo de que un participante del ensayo contrajera una COVID grave (ver en Tabla S5 de este estudio) era de 1 en 21.314 (0,0047 %) si estaba vacunado. Si recibían el placebo, el riesgo seguía siendo solo de 9 en 21.259 (0,0423 %).
La inyección redujo el riesgo absoluto de contraer la enfermedad grave en un 0,038%. Los principales medios de comunicación y los CDC nunca mencionaron la minúscula reducción en el riesgo absoluto de contraer COVID grave al vacunarse.
Además, con el 0,6 % de los receptores de la inyección en el ensayo que sufrieron una lesión grave por la vacuna (una que resulte en la muerte, intervención médica o quirúrgica, hospitalización o una amenaza inminente para la vida), se producirán aproximadamente 16 eventos adversos graves por cada caso grave de COVID prevenido por vacunación.
Sin embargo, cuando se trata del riesgo de miocarditis/pericarditis, los CDC afirman que «rara vez se han informado miocarditis y pericarditis, especialmente en adolescentes y adultos jóvenes varones, varios días después de la vacunación contra el COVID-19».
El CDC afirma además : «Si bien el riesgo absoluto sigue siendo pequeño, el riesgo de miocarditis es mayor para los hombres de 12 a 39 años…» En otras palabras, el riesgo de eventos adversos se considera en términos absolutos, no relativos.
La diapositiva de presentación de los CDC anterior (Tabla 1) indica que el riesgo relativo de contraer miopericarditis en hombres de 18 a 24 años es de 27 a más de 200 veces mayor que lo esperado en hombres jóvenes (no vacunados) de esa edad.
Al calmar el temor del público en torno a la miocarditis inducida por la inyección, los CDC encuentran útil citar el riesgo absoluto; sin embargo, al promover la eficacia de la inyección, los CDC enfatizan los riesgos relativos.
Esta doble moral se ha empleado de manera silenciosa y magistral para reducir las dudas sobre las inyecciones y fomentar el cumplimiento.
4. La FDA requiere estudios de control aleatorios para medicamentos de tratamiento temprano, pero no para refuerzos
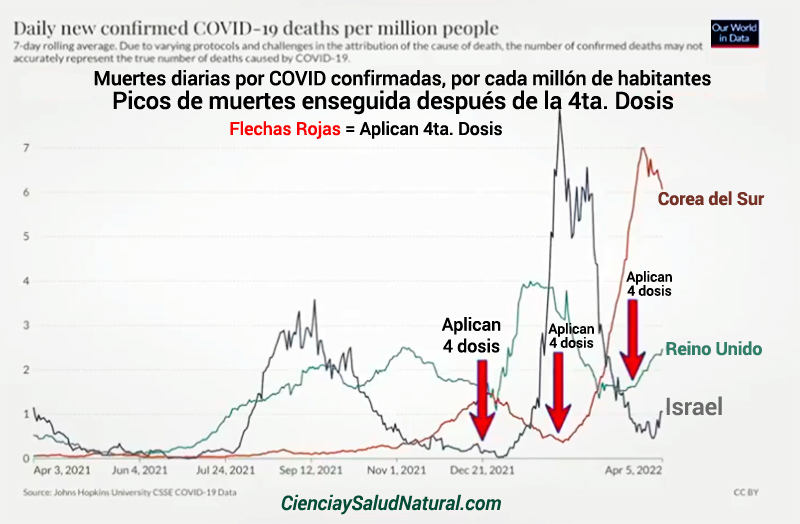
Muertes diarias por COVID confirmadas, por cada millón de habitantes. Picos de muertes enseguida después de la 4ta. Dosis
El CDC informa que hasta el 8 de abril, 98,3 millones de estadounidenses habían recibido un refuerzo de COVID. El 29 de marzo, la Administración de Drogas y Alimentos de los EE. UU. (FDA) autorizó un segundo refuerzo para personas inmunocomprometidas y adultos mayores de 50 años.
Estas autorizaciones no se realizaron debido a pruebas sólidas de que los refuerzos son efectivos, sino más bien para remediar el hecho de que se ha demostrado ampliamente que la serie de inyecciones primarias tiene una eficacia menguante en unos pocos meses.
El Dr. Peter Marks, director de la división de inyecciones de la FDA, Centro de Evaluación e Investigación Biológica, admitió que la cuarta dosis de refuerzo aprobada la semana pasada era una «medida provisional», en otras palabras, una medida temporal que se implementado hasta que se pueda encontrar una solución adecuada en el futuro. A pesar de la falta de pruebas sólidas, la FDA sigue recomendando y autorizando refuerzos.
Sin embargo, cuando se trata de opciones de tratamiento temprano, la agencia considera que los medicamentos, incluidos aquellos que la agencia ya ha autorizado y aprobado para otros usos, tienen un estándar diferente.
En esta entrevista de CNN de agosto de 2021, el Dr. Anthony Fauci , director del Instituto Nacional de Alergias y Enfermedades Infecciosas, advierte a las personas que no tomen ivermectina para el COVID porque “no hay evidencia clínica de que esto funcione”.
Con respecto a la hidroxicloroquina , Fauci dijo: “Sabemos que cada buen estudio, y por buen estudio, me refiero a un estudio de control aleatorio en el que los datos son firmes y creíbles, ha demostrado que la hidroxicloroquina no es efectiva en el tratamiento de Covid-19. ”, según informó la BBC el 29 de julio de 2020. Entonces, ¿dónde están los estudios de control aleatorio en los que los datos son firmes y creíbles que muestran que los refuerzos son efectivos para prevenir la COVID?, no hay ninguno. No se ha hecho ninguno.
Al día de hoy, la FDA todavía se niega a autorizar el uso de ivermectina e hidroxicloroquina para tratar el COVID a pesar de cientos de estudios que demuestran beneficios significativos ( ivermectina , hidroxicloroquina ) en la prevención así como en el tratamiento temprano y tardío.
Es una doble moral y aquí es flagrante. No hay estudios de control aleatorizados que demuestren que los refuerzos son efectivos para prevenir la COVID.
Sin embargo, estas terapias experimentales cuentan con la aprobación de la FDA, mientras que los medicamentos económicos, altamente efectivos, seguros y probados son ignorados a pesar de la enorme evidencia que respalda su uso.
5. La FDA usa inmunogenicidad puente (inmunopuente) para justificar las inyecciones de Pfizer para niños pequeños, pero rechaza los anticuerpos como indicativos de protección inmunológica contra COVID
El inmunopuente es un método para inferir la eficacia de una inyección en la prevención de enfermedades mediante la evaluación de su capacidad para provocar una respuesta inmunitaria mediante la medición de marcadores bioquímicos, normalmente los niveles de anticuerpos.
«En los ensayos clínicos no vacunamos en primera instancia a los niños por no tener la capacidad de dar un consentimiento informado. Lo que hacemos es un estudio tradicional de fase III y cuando tenemos buenos datos de seguridad y de eficacia en adultos es cuando estaría justificado asumir el riesgo en los niños. Podemos hacer con ellos una fase I o fase II y luego llevar a cabo estudios de immunobridging (inmunogenicidad puente). En estos estudios puente no hace falta reclutar a decenas de miles de voluntarios, sino que si se demuestra la seguridad con 2.000 o 4.000 niños y observamos que la inyección induce una respuesta inmune similar a la que protege a los adultos, podemos asumir que también los protegerá. «
Anthony Fauci
La FDA afirma que la presencia de anticuerpos contra el SARS-COV-2 no es necesariamente indicativa de protección inmunológica contra el COVID.
Además, el Comité Asesor de Vacunas y Productos Biológicos Relacionados de la FDA llegó a un consenso en el sentido de que los niveles de anticuerpos no se pueden utilizar como un correlato de la eficacia de la inyección. Su decisión es consistente con el resumen ejecutivo de los CDC de un informe científico publicado el 29 de octubre de 2021:
«Actualmente, los datos son insuficientes para determinar un umbral de título de anticuerpos que indique cuándo un individuo está protegido contra la infección».
https://www.cdc.gov/coronavirus/2019-ncov/science/science-briefs/vaccine-induced-immunity.html#anchor_1635539757101
Sin embargo, la FDA utilizó el inmunopuente como un medio para justificar la autorización de la inyección de Pfizer para niños de 5 a 11 años, como se explica aquí y aquí .
Debido a que no hubo muertes ni casos graves de COVID en el ensayo pediátrico, la FDA optó por rechazar su propia posición (y la de su comité asesor) con respecto a los títulos de anticuerpos como correlación con la eficacia de la inyección.
6. La causalidad debe probarse para las lesiones por inyecciones, pero la correlación es suficiente para probar la eficacia de la inyección
Cuando se trata de lesiones por inyecciones, a menudo se le recuerda al público que la correlación no es igual a la causalidad. En otras palabras, el hecho de que una lesión haya sido precedida por una inoculación no significa que la inyección haya causado la lesión.
Pero, ¿qué constituye causalidad en medicina? Es necesario identificar un mecanismo de acción y los estudios patológicos deben confirmar este mecanismo mientras se eliminan otros posibles factores causales. La causalidad sólo puede probarse caso por caso.
Probar la causalidad requiere una enorme carga de prueba en medicina. Por ejemplo, ¿fumar causa cáncer de pulmón? La respuesta es sí, puede. Eso no significa que lo hará. Sin embargo, cuando se trata del beneficio de una intervención médica, como una inyección, no es necesario establecer la causalidad. La correlación es suficiente.
En los ensayos de la inyección COVID, menos personas vacunadas contrajeron COVID que las no vacunadas. Sin embargo, hubo quienes recibieron la vacuna que contrajeron la enfermedad de todos modos.
Para ser justos, así es como se evalúan todas las nuevas intervenciones médicas. El beneficio no tiene que ser causado por la inyección en el sentido más estricto, solo tiene que haber una correlación entre la vacunación y un efecto protector relativo.
Cuanto más a menudo suceda esto, más seguros podemos estar de que el resultado no fue simplemente una coincidencia.
Asimismo, cuando se trata de evaluar el daño de la intervención médica, el resultado más sensato a considerar es la mortalidad. Después de todo, ¿cuál sería la razón de introducir una inyección que que causa más muertes de las que se dice que pueden evitar?
Sin embargo, esto es, de hecho, lo que hemos hecho con el producto de Pfizer. Los resultados provisionales del ensayo de Fase 3 demostraron que la mortalidad por todas las causas en la cohorte vacunada fue mayor que en el placebo.
Este problema evidente se deja de lado porque hubo dos muertes por COVID en el grupo de placebo frente a solo una en la cohorte vacunada, lo que permite al fabricante de la inyección afirmar una eficacia del 50 % en la prevención de este resultado.
Sin embargo, si atribuimos un beneficio protector a la inyección en la prevención de esta fatalidad, también debemos concluir que la inyección fue responsable de la muerte adicional cuando se considera la mortalidad por todas las causas.
Hacer lo contrario sería aplicar otra doble moral.
Cómo la pandemia podría haber sido diferente
Para resumir cuán devastador fue el uso de esta doble moral o doble discurso en la elaboración de la narrativa «segura y eficaz», veamos cuán diferente sería la situación si hubiéramos adoptado el estándar opuesto:
- Habría habido un número extremadamente bajo de muertes por COVID. Muy pocas autopsias, si es que alguna, han confirmado definitivamente que una muerte fue causada por el SARS-CoV-2. Si la confirmación por autopsia es el estándar, esencialmente no ha habido muertes por COVID durante la pandemia.
Por otro lado, si asumimos que las muertes registradas en VAERS son de hecho muertes inducidas por inyecciones, de manera similar a como los CDC supusieron muchas muertes por COVID, podemos afirmar que ha habido más de 26.000 muertes por las inyecciones ARNm. - Usando la reducción absoluta del riesgo como medida de eficacia, las inyecciones habrían sido ampliamente rechazadas como ineficaces, proporcionando solo una reducción del riesgo del 0,038 % de contraer una COVID grave.
- La ivermectina y la hidroxicloroquina habrían estado fácilmente disponibles para las personas que contrajeron COVID. Y para aquellos que recibieron la inyección pero contrajeron COVID de todos modos, estos medicamentos habrían sido una excelente alternativa a los refuerzos, que no habrían sido aprobados debido a la falta de un solo estudio de control aleatorio que demuestre que funcionan.
- Ningún niño de entre 5 y 11 años habría recibido esta arriesgada inyección experimental, ya que no habría sido autorizada para este grupo de edad, porque los ensayos pediátricos de Pfizer no demostraron resultados significativos en niños de 5 a 11 años.
- La inyección de Pfizer ya no estaría en uso porque los datos provisionales demostraron que la mortalidad por todas las causas es mayor en los vacunados.